Emergenza8 - Vegasoccorso
Menu principale:
Uomo
Parte VIII EMERGENZE DIVERSE
FEBBRE
La febbre non è una malattia di per sè, ma è lo stato in cui si viene a trovare l'organismo quando reagisce, con l'innalzamento della temperatura corporea, a un'aggressione tossica o infettiva. Lo stato febbrile è caratterizzato oltre che dall'ipertermia (temperatura elevata) da altri disturbi e alterazioni dello stato di normale benessere quali: accelerazione dei battiti cardiaci, rilevabile dalle pulsazioni arteriose (polso), aumento della frequenza respiratoria, sensazione di calore a volte preceduta da brividi, bocca asciutta, sete, malessere generale, sudorazione, mal di testa. Si possono anche riscontrare disturbi nervosi quali agitazione e delirio. A volte la febbre, specialmente nei bambini, può essere accompagnata da vomito e da convulsioni (vedi a pag. 89). Può essere dovuta a cause tossiche di origine esterna (di solito alimentare) o interna (autointossicazioni). La causa più frequente dello stato febbrile è di origine infettiva. La febbre, in questa evenienza, assume il significato di autodifesa dell'organismo che, con l'innalzamento della temperatura, tende a impedire la moltiplicazione dei germi che lo hanno infettato. Se la temperatura sale troppo, in attesa del medico, potranno essere usati antifebbrili di automedicazione (Alka Seltzer, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Tachipirina, Viamal, Vivin C, Zerinol, etc). Nei bambini inferiori a 12 anni, evitare di somministrare farmaci contenenti acido acetilsalicilico senza la prescrizione medica.
Misurazione della febbre.
La constatazione dello stato febbrile può essere effettuata, in modo approssimativo, con la mano che percepisce l'aumento della temperatura corporea del paziente o, meglio, con il "controllo del polso". Questo giunge nell'adulto a circa 100 pulsazioni al minuto nella febbre leggera, a circa 120 nella febbre forte, a 160 e più nella febbre intensa. Se la si vuole determinare con precisione, bisogna ricorrere al termometro di cui ne esistono almeno 3 tipi: quello normale con la scala facilmente leggibile, il prismatico più piccolo e sfaccettato con bulbo corto e di solito usato nei bambini, infine il digitale. Mentre quest'ultimo registra la temperatura in circa un minuto e al termine dà un chiaro segnale acustico di avvertimento di fine misurazione, per gli altri occorrono da 7 a 10 minuti. I termometri vanno posizionati nella zona ascellare o inguinale, in bocca, nel retto, in vagina. In queste posizioni interne le temperature risultano più elevate di circa mezzo grado. Prima di posizionare il termometro, bisogna accertarsi che la colonna di mercurio sia al livello minimo. Oltre i 37 gradi e fino a 38°, la febbre è leggera, è forte fino a 40° e molto alta o intensa oltre i 40 gradi.
Misurazione della febbre nei bambini piccoli. Il bambino va tenuto sdraiato sulla schiena mentre gli si sollevano le gambe, prendendo le caviglie tra pollice, indice e medio di una mano. Si infila il termometro, previamente lubrificato sul bulbo, per circa 1 centimetro nel retto. Per tutto il tempo della misurazione bisogna tenergli sempre le gambe sollevate, rilasciandole solo dopo avere estratto il termometro, a misurazione effettuata.
FERITE
Generalità. Per ferita intendiamo una "soluzione di continuità", cioè una lesione in un qualsiasi punto della cute, tale da determinarne la lacerazione. Le ferite possono essere da punta, da taglio o lacero-contuse e, in rapporto alla loro prossimità a vasi sanguigni, possono causare emorragie più o meno gravi. Per la regola della "scala delle urgenze", una ferita è tanto più grave quanto maggiore è l'emorragia provocata (pericolo per l'apparato circolatorio e la vita del paziente). Di fronte ad una ferita, il soccorritore dovrà subito preoccuparsi di tamponare l'eventuale emorragia e, solo in un secondo tempo, dovrà occuparsi del trattamento della stessa. Il trattamento della ferita, nell'ambito del "primo soccorso", si limiterà a scongiurare la sua contaminazione e l'insorgenza d'una eventuale infezione. A questo proposito bisognerà evitare, una volta bloccata l'emorragia, di mettere sulla ferita creme, polveri, pomate o sostanze disinfettanti varie. La cosa migliore sarà lavare la ferita con abbondante acqua potabile o, meglio, con soluzione fisiologica sterile. Poi con garze o panni puliti lavare, strofinando leggermente dai bordi della ferita verso l'esterno, allontanando così la polvere e ogni altro residuo potenzialmente infettante. Infine, coprire con garze che andranno fissate con cerotto, nastro isolante o bende, fino all'arrivo di un medico. Eventuali corpi estranei non dovranno essere tolti se non vengono asportati dall'acqua di lavaggio. Ferite particolari sono, per l'importanza della regione anatomica colpita,quelle del torace che abbiamo trattato nel capitolo delle urgenze respiratorie a pag. 42, quelle della testa a pag. 34, Mentre, per quelle dell'addome, vedi di seguito.
Ferite addominali. Nelle ferite dell'addome, se il paziente è cosciente deve essere posto in posizione semiseduta, con le gambe flesse, ponendo sotto le stesse, cuscini, coperte o panni arrotolati.
Figura 11
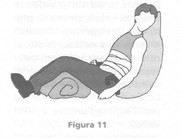
Come nelle ferite del torace, anche nelle ferite dell'addome non bisognerà mai togliere gli eventuali corpi estranei vulneranti (coltelli, schegge, etc.), ma bloccarli e medicarli con la ferita in modo che, comunque, non penetrino ulteriormente nella stessa. In caso di fuoriuscita di visceri, si eviterà di farli rientrare, ma si lasceranno fuori, coprendoli con panni puliti tenuti umidi con soluzione fisiologica o acqua. Bisogna comunque sempre ricordare che, prima del trattamento della ferita, il soccorritore si dovrà preoccupare di bloccare l'eventuale emorragia.
Ferite superficiali (abrasioni cutanee). Sono soluzioni di continuità dove il danno è solo superficiale con quasi sempre scarsa emorragia. Esse avvengono per strofinamento traumatico di parti solide contro la cute e provocano dolore vivo. Tutte le abrasioni vanno accuratamente lavate con acqua. Se l'abrasione è scarsamente emorragica si potrà poi applicare una pomata con caratteristiche antisettiche. Altrimenti, dopo il lavaggio, si disinfetta con acqua ossigenata o utilizzando uno dei moderni disinfettanti in vendita nelle farmacie, quindi si copre con garza sterile e si benda.
Ferite dell'occhio.
Il paziente viene fatto sdraiare sulla schiena. Se necessario (per la presenza di polvere, terra, etc) l'occhio interessato dovrà essere lavato con acqua fresca corrente, soluzione borica o soluzione fisiologica, dopo aver fatto piegare il capo dalla stessa parte dell'occhio interessato. Successivamente, entrambi gli occhi (perchè se uno si muove, anche l'altro lo accompagna nel movimento) dovranno essere ricoperti con garza e, sopra questa, mettere abbondante cotone o fazzoletti puliti. Quindi bendare in attesa dell'intervento medico. Si eviteranno così movimenti sincroni dei due occhi che potrebbero aggravare la ferita. Se questa consiste in un semplice graffio, la perdita di sangue cessa in poco tempo, mentre in caso di emorragia oculare, dovuta a lesioni profonde, palpebrali o oculari, ecco come procedere:
1) sciacquare l'occhio con abbondante acqua corrente fredda (direttamente dal rubinetto o usando una bottiglia, un bicchiere, una tazzina);
2) evitare di usare qualsiasi disinfettante o collirio;
3) tamponare, comprimendo con il palmo della mano un pacchetto di garza, una benda ancora arrotolata, un fazzoletto pulito più volte ripiegato o un asciugamano; 4) evitare l'uso di cotone idrofilo, le sue fibre potrebbero penetrare nella ferita aggravando il pericolo d'infezione.
Viene definita folgorazione l'insieme degli effetti, talora mortali, provocati da un fulmine o da una scarica elettrica sull'uomo. In parecchi casi questo fatto può costituire una vera e propria emergenza medica, in quanto l'effetto chimico-fisico della corrente può anche provocare l'arresto della conduzione nervosa degli stimoli ai muscoli respiratori e della contrazione autonoma del muscolo cardiaco, provocando un arresto cardio-respiratorio. La prima cosa da fare, di fronte ad un folgorato, prima di soccorrerlo e di toccarlo, è assicurarsi che la corrente sia stata staccata. In caso contrario, dopo essersi isolati da terra, ponendosi su un pezzo di legno o su un tappetino di gomma asciutti, si dovrà interrompere il contatto elettrico usando un manico di legno asciutto, un oggetto di plastica o di gomma, uno o più giornali o riviste arrotolati. In caso d'arresto respiratorio o cardiaco, intervenire immediatamente con le manovre di respirazione bocca a bocca e di massaggio cardiaco (vedi pag. 15/17). Indipendentemente dalla necessità di curare eventuali ustioni, un ricovero ospedaliero è sempre opportuno per accertare le condizioni generali del paziente e le lesioni funzionali eventualmente provocate dalla folgorazione.
Un foruncolo è una piccola tumefazione con infiammazione di un follicolo pilifero e della zona circostante, praticamente un microascesso. Si manifesta, quasi sempre, per colpa di un germe: lo Stafilococco aureo. Può essere unico o multiplo (favo) o far parte di una estesa eruzione (foruncolosi). La sua sommità è formata da una vescicola piena di pus. Quando si apre, questa deve essere trattata con alcool o altri disinfettanti. Il calore umido può favorirne l'ulcerazione e la fuoriuscita del pus cui segue, di norma, la cicatrizzazione. Solo se dovesse dare complicazioni, come infiammazione acuta dei vasi linfatici (linfangite) o delle ghiandole linfatiche (adenite), il medico prescriverà antibiotici.
Se una persona è colta da ur malore caratterizzato de dolore toracico violento che può irradiarsi alla spalla e all'arto superiore sinistro (talora l'irradiazione è però alla spalla e all'arto destro) con angoscia, sensazione d morte imminente e collasso, ; può ipotizzare un infarto cardiaco. In questa evenienza ! dovrà:
1) chiamare subito 118;
2) nell'attesa tener l'ammalato a letto, seduto sdraiato assecondando le supreferenze, slacciandogli cintura, cravatta e indumenti per facilitargli la respirazione;
3) assicurare aria fresca nella stanza;
4) restare vicini all'ammalato mantenendolo tranquillo;
5) inviare qualcuno in strada per fare segnalazioni all'ambulanza in arrivo;
6) se questa non è prontamente disponibile, è meglio usare un mezzo privato piuttosto che attendere;
7) in caso di arresto cardio-respiratorio, dopo avere steso il paziente su un piano rigido, attuare la rianimazione cardiopolmonare (vedi pag. 17).
E' una malattia infettiva, virale, epidemica, caratterizzata da dolori articolari, febbre e debolezza generale. Il più delle volte è accompagnata da infiammazione delle prime vie aeree. Si può manifestare in forma gastrointestinale con inappetenza, lingua con aspetto bianco-azzurrato, vomito, dolori di stomaco e intestinali che possono essere accompagnati da scariche diarroiche. I sintomi addominali sono, a volte, così violenti da simulare il tifo o il colera. Si hanno spesso importanti e gravi complicazioni a localizzazione bronco-polmonare (bronchiti, polmoniti, edema polmonare) o cardiovascolari (endo e pericarditi, trombosi), nervose (meningiti, encefaliti), articolari (reumatismo). Il periodo compreso tra il momento del contagio e il manifestarsi della malattia (incubazione) è molto breve. L'influenza semplice è generalmente benigna, dura pochi giorni, ma, con l'indebolimento dell'organismo dovuto ai virus, alle superinfezioni batteriche e alla immunità post-influenzale non assoluta, sono frequenti le ricadute, anch'esse di breve durata. La prevenzione è possibile con la vaccinazione che può arrivare ad una protezione di circa il 70% ed è particolarmente indicata per gli anziani e i bambini. La vitamina C (Cebion, C-Tard, Redoxon, etc.), può contribuire ad un aumento delle difese organiche. La terapia è sintomatica con antifebbrili-antireumatici (Actigrip, Antiflu, Aspegic, Aspirina, Neo Uniplus, Tachipirina, Vivin C, Zerinol, etc). Gli antibiotici, per le eventuali complicazioni da superin-fezioni batteriche, sono di esclusiva prescrizione medica. Il loro impiego, a seguito di autoprescrizione incongrua, può determinare sensibilizzazioni e altri effetti indesiderati.
Generalità.
1) Possibilmente utilizzare siringhe sterili "usa e getta". Avendo a disposizione solo la classica siringa in vetro, questa dovrà essere sterilizzata con l'ebollizione per diversi minuti.
2) Lavarsi accuratamente le mani.
3) Prima di rompere la fiala, tutto il liquido in essa contenuto dovrà passare nella sua parte più larga e bassa con l'aiuto di piccoli colpi dati con l'unghia dell'indice sul collo della fiala stessa.
4) Le fiale hanno solitamente una striscia colorata attorno al collo (linea di frattura prestabilita) in corrispondenza della quale si aprono facendo forza.
5) Estrarre la siringa dal suo involucro,togliere il cappuccio che ricopre l'ago e, dopo avere spezzato il collo alla fiala, introdurlo nella stessa evitando di urtarne le pareti e il fondo.
6) Tenendo leggermente inclinata la fiala, aspirare lentamente tutto il contenuto.
7) Estrarre l'ago dalla fiala e, tenendo la siringa in posizione verticale con l'ago verso l'alto, dare dei piccoli colpi con l'unghia del dito indice sul corpo della siringa: tutta l'aria salirà alla superficie del liquido. Quindi premere il pistonci-no della siringa per farla uscire completamente attraverso l'ago. Ciò sarà avvenuto quando una goccia del liquido uscirà dalla punta dello stesso.
Iniezioni intramuscolari.
1) La zona più adatta per questo
tipo di iniezioni è il quadrante superiore esterno della natica.
2) Disinfettare accuratamente il punto prescelto e introdurre l'ago, dopo averlo appoggiato sulla cute, con colpo deciso perpendicolarmente alla superficie cutanea, fino a pochi millimetri dal cono dell'ago.
3) Prima di iniziare a iniettare il medicamento, tirare il pistoncino e accertarsi che non venga risucchiato sangue all'interno della siringa. In questo caso, essendo entrati in un piccolo vaso (l'iniezione diventerebbe endovenosa invece che intramuscolare), non iniettare, ma ritrarre leggermente l'ago e spingere nuovamente con una diversa angolazione; tirare nuovamente il pistoncino e, se non viene più risucchiato del sangue, iniettare lentamente tutto il liquido contenuto nella siringa. Estrarre l'ago con decisione e massaggiare la zona iniettata utilizzando un batuffolo di cotone già preparato e imbevuto di disinfettante.
4) Ricoprire l'ago con il suo cappuccio prima di eliminarlo con la siringa
Iniezioni sottocutanee ipodermiche. 1) Le zone più adatte per l'iniezione sottocutanea sono il lato esterno d braccio subito sotto la spalla, parte esterna e quella anteriore della coscia, la cute del ventre, la natica.
2) Disinfettare accuratamente la zona scelta per l'iniezione.
3) Dopo aver preparato la siringa, come descritto nel paragrafo precedente, sollevare una piega della cute e introdurre l'ago parallelamente alla base di essa.
4) Mantenere la piega per tutto il tempo dell'iniezione e quando il liquido sarà stato completamente iniettao, ritirare con decisione l'ago praticare un massaggio utilizzando un batuffolo di cotone già preparato e imbevuto di disinfettante.
Può essere sporadica, quanto legata a fattori transitori; persistente o cronica (di esclusi competenza medica); secondaria, se legata a malattie organiche o psichiche, all'uso di farmaci o di sostanze eccitanti, allo stress, alle modifiche dei cicli di attività e riposo. Il trattamento varia: in quella sporadica, spesso non è necessaria alcuna terapia, ma si può trarre vantaggio dall'uso di collaudati farmaci di automedicazione
(Anevrasi, Glicero-Valerovit, Melatonina, Nirvanil, Parvisedil, Sedatol, Ticalma, Valeriana, etc). Nell'insonnia secondaria bisogna individuare e rimuovere la causa (malattie, abitudini alimentari errate o incongrue, ingestione di sostanze eccitanti o tossiche, stress, etc).
E' una forma di avvelenamento dovuta all'ingestione di alimenti mal conservati o avariati, nei quali si siano prodotte sostanze tossiche derivanti da processi fermentativi o putrefattivi o dall'azione di enzimi prodotti da microrganismi contaminanti. Colpisce in genere più persone che hanno partecipato allo stesso pasto. Quando i microrganismi sono ancora presenti negli alimenti e si sviluppano nel tubo intestinale, si parla di tossinfezione. I sintomi sono: dolori di ventre o di stomaco, nausea, vomito, diarrea, capogiri. La diarrea e il vomito non vanno inizialmente contrastati rappresentando una forma di autodifesa dell'organismo che tende ad allontanare da sè tutto ciò che risulta essergli stato nocivo. Se l'intossicato non si è liberato spontaneamente lo stomaco, è anzi opportuno provocargli il vomito. Sempre utile un parere del Centro Antiveleni (vedi pag. 9), del proprio medico di famiglia o del farmacista.
Solitamente è di gomma tubolare, ma per il primo soccorso è da preferirsi il tipo in gomma a nastro. Può essere sostituito da una cintura elastica o di cuoio, da una fettuccina di stoffa abbastanza larga, da una cravatta o da una calza. Mai usare corde, filo elettrico o similari che danneggerebbero la cute del paziente. E' di rigore nelle amputazioni, opportuno, secondo molti medici, nei morsi di serpenti velenosi. Nelle emorragie, anche importanti, sono da preferire la compressione manuale con un tampone fatto con garze sovrapposte, con una benda ancora arrotolata, con un fazzoletto pulito ripiegato più volte su se stesso o la fasciatura compressiva (con tampone) delle arterie lese (vedi anche "punti di emostasi" a pag. 57). Non lasciare un laccio emostatico in tensione per più di 45 minuti consecutivi; meglio allentarlo piano piano ogni 15/20 minuti fino a che il tessuto sottostante non riprende il normale colorito. E' sempre consigliabile scrivere, con un pennarello o un rossetto per labbra, l'ora di inizio dell'applicazione del laccio sulla fronte del paziente o sul colletto della camicia o comunque in un punto evidente all'operatore sanitario che prenderà poi in carico il paziente.
Sono dovuti ad anomale st molazioni dell'apparato vest bolare dell'orecchio interne organo dell'equilibrio eh percepisce i movimenti de capo e del corpo e regola c conseguenza il tono e la cor trazione dei muscoli e l'asse" to corporeo. Quando per movimenti dei veicoli (I nave, l'aereo, l'auto) sui qua stiamo viaggiando si avverte no condizioni di malessere queste vengono definite cine tosi. Iniziano con nauseò sudore freddo e possono arr vare a dare vomito ripetute Più frequenti nei bambini nelle donne, non rappreser tano un serio problema med co anche se, una volta corr parse, non esistono interven sempre realmente in grado ( attenuarne l'intensità. Pi efficaci risultano le misur preventive: evitare di viaggia re a stomaco troppo piene limitare i cibi liquidi, l'acqua ogni altra bibita. Durante viaggio cercare di distrarsi i ogni modo, ma non con I lettura. Tenere l'asse della visione con un angolo di 45 gradi sull'orizzonte. Evitare di fissare le onde o altre cose in movimento. La posizione supina o semisdraiata con la testa ferma è la migliore. I medicinali di automedicazione contro le cinetosi (Motozina# Travelgum, Valontan, Xamamina, etc) vanno assunti mezz'ora prima della partenza e le assunzioni vanno ripetute dopo qualche ora di viaggio o comunque alla comparsa dei primi sintomi. Per i lunghi viaggi in nave si suggerisce l'applicazione di un cerotto transdermico a base di scopolamina (Transcop), meglio previo parere medico.
tano di mangiare. Il mal di gola può essere accompagnato da febbre alta, mal di testa e vomito. Con queste ultime manifestazioni l'intervento del medico diventa indispensabile. Nell'attesa possono essere consigliati antifebbrili (Alka Seltzer, Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Tachipirina, Viamal, Vivin C, Zerinol, etc) e disinfettanti orali sia come gargarismi che in pastiglie (Antoral, Arscolloid, Benagol, Dequadin, lodosan, Lisomucil Gola, Neo Borocillina, Ora-septic, Tantum Verde, etc).
E' spesso dovuto ad un'infiammazione o infezione che può essere di origine batterica o virale e che può interessare le tonsille. Queste possono apparire arrossate, gonfie o presentare un essudato purulento o una membrana bianca e sottile. Il dolore, più forte alla tano di mangiare. Il mal di gola può essere accompagnato da febbre alta, mal di testa e vomito. Con queste ultime manifestazioni l'intervento del medico diventa indispensabile. Nell'attesa possono essere consigliati antifebbrili (Alka Seltzer, Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Tachipirina, Viamal, Vivin C, Zerinol, etc) e disinfettanti orali sia come gargarismi che in pastiglie (Antoral, Arscolloid, Benagol, Dequadin, lodosan, Lisomucil Gola, Neo Borocillina, Ora-septic, Tantum Verde, etc).
E' una condizione di malessere dovuta alla scarsità d'ossigeno delle alte quote. Si manifesta con palpitazioni, affanno, nausea, mal di testa e possono subentrare prostrazione e collasso. Chi va soggetto a questo disturbo è bene proceda ad una acclimatazione progressiva. Qualora compaiano in maniera imprevedibile, può essere sufficiente sdraiarsi tenendo le gambe più alte della testa e respirare con calma e profondamente. Dopo un breve periodo di riposo, si può riprendere la salita con prudente lentezza. Se i disturbi permangono, bisogna scendere d'altitudine. A volte bastano poche decine di metri di dislivello per ritrovare il perduto benessere. Sono sconsigliati gli alcolici e un'alimentazione troppo abbondante.
Può essere dovuto ad una infezione, spesso febbrile, a corpo estraneo, a penetrazione di acqua inquinata nel condotto uditivo, a tappi di cerume indurito, etc. Evitare la piscina e i bagni senza protezione auricolare, la pulizia con bastoncini. Se dovuto a bruschi cambiamenti della pressione esterna (discesa dall'aereo o dalla montagna), espirare più volte a bocca e naso chiuso. In mancanza di febbre, il trattamento da consigliare è con farmaci di automedicazione locale (Anauran, Otalgan, Oto-midone, Otopax, Otos- porin), o generale a base di paracetamolo (Acetamol, Efferalgan, Panadol, Tachipirina, etc). In presenza di febbre, il problema può essere risolto dal medico di famiglia. Se il dolore persiste, la visita specialistica è di rigore.
I dolori di schiena possono essere di origine muscolare, ma più spesso sono legati ad alterazioni strutturali o funzionali della colonna vertebrale. Si localizzano in genere a livello lombo-sacrale o a livello cervicale. Sia in un caso che nell'altro, la causa può essere imputata ad alterazione ossea o cartilaginea delle vertebre, a sforzi muscolari inconsueti, a posizioni viziate, a raffreddamenti muscolari dopo sudate abbondanti (per rapida evaporazione del sudore), al sovrappeso. Ma specialmente a livello lombosacrale, l'insorgenza del dolore è legata, in gran parte dei casi, alla presenza di un'ernia del disco, originata in genere da uno sforzo muscolare, fatto per spostare o sollevare un oggetto pesante in posizione sbagliata, cioè a schiena flessa in avanti. L'entità dei sintomi, che possono insorgere lentamente e progressivamente nelle ore successive allo sforzo o manifestarsi in modo fulmineo e con la massima intensità (colpo della strega), è determinata dalla dimensione dell'ernia. Il disco intervertebrale, piccolo cuscinetto elastico e deformabile interposto fra vertebra e vertebra con funzione di ammortizzatore e per consentire i movimenti della colonna vertebrale, è tenuto in sede da legamenti che, collegando i corpi delle vertebre soprastanti e sottostanti, li circondano come una palizzata. A schiena eretta, i due corpi vertebrali sono paralleli fra loro e, sotto sforzo, il disco viene semplicemente compresso, senza una spinta laterale che tenda a farlo uscire attraverso i legamenti. Se la schiena è piegata in avanti, i due corpi vertebrali non sono più paralleli, ma formano un angolo aperto in direzione posteriore. Allora il disco intervertebrale viene spinto violentemente in quella direzione, come un nocciolo di ciliegia stretto fra le dita, fino a forzare la resistenza dei legamenti, spingendosi in parte o venendo espulso totalmente nel canale vertebrale. La parte o l'intero disco comprimono le radici dei nervi che si dipartono dal midollo spinale, provocando l'insorgenza di una sintomatologia dolorosa, di disturbi della sensibilità e della funzione motoria. L'ernia del disco rappresenta la causa più frequente di dolore lombare ricorrente e di sciatica. Può anche manifestarsi a livello cervicale ed essere quindi alla base di una nevralgia cervico-brachiale. In questa localizzazione il dolore è spesso accompagnato da nausea e vertigine, mal di testa, formicolìi agli arti superiori. Utili le terapie termali, la fisioterapia, i massaggi, il caldo. Le forme muscolari, in particolare, traggono vantaggio da massaggi con farmaci antinfiammatori di uso esterno (Algesal, Aspercreme, Balsamo Sifcamina, Dicloreum, Dolo-derm, Lasoreuma, Salonpas, Balsamo Sloanf Tantum, Fastum, Feldene, Vegetallu-mina, Voltaren, etc). In mancanza di risposta a questa terapia percutanea, si potrà tentare l'uso di farmaci antinfiam-matori-analgesici di automedicazione per via orale, solo se in assenza di contemporanei disturbi gastrici (Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Moment, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Viamal, Zerinol, etc). Una visita medica è sempre consigliabile.
E' una manifestazione dolorosa che, in relazione alle modalità e alle forme con cui si presenta, può assumere il significato di patologia come tale o essere il sintomo di altre, talora gravi malattie.
nausea o vomito e la persona interessata godeva di generale benessere, può essere il segnale di grave malattia: crisi ipertensiva, glaucoma, emorragia cerebrale, etc. Per escludere una causa grave e a titolo prudenziale, sono indispensabili immediati accertamenti medici ed eventuale ricovero ospedaliero.
Cefalea comune. Può essere dovuta a disturbi digestivi, stitichezza, affaticamento, eccessiva attività mentale. Il dolore può essere avvertito in un determinato punto della testa, ma può anche essere diffuso. Può essere trafittivo o pulsante. In queste forme è opportuno, anche se talora difficile, ricercare la causa e rimuoverla. I farmaci di automedicazione sono solitamente molto efficaci (Alka Seltzer, Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Moment, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Viamal, Zerinol, etc).
Cefalea tensiva. E' il mal di capo da tensione ed è accompagnato da senso di pesantezza e costrizione. Di solito il dolore non è pulsante e non è ben localizzabile. Può essere intenso, ma non invalidante. Può essere trattato con farmaci di automedicazione (Aspegic, Aspirina, Aspro, Cafiaspirina, Neo Coricidin, Flectadol buste, Novapirina, etc).
Cefalea psicogena. E' abbastanza frequente ed è caratterizzata da continuità malgrado la terapia con farmaci di automedicazione. Richiede intervento medico psicoterapeutico o psicofarmacologico.
Cefalea a grappolo. E' caratterizzata da crisi di breve durata, unilaterali, con pulsazioni, lacrimazioni e, a volte, abbondante secrezione nasale (rinorrea). Il trattamento deve essere sempre stabilito dal medico.
Cefalea a insorgenza improvvisa. Se il dolore è violento e accompagnato da nausea o vomito e la persona interessata godeva di generale benessere, può essere il segnale di grave malattia: crisi ipertensiva, glaucoma, emorragia cerebrale, etc. Per escludere una causa grave e a titolo prudenziale, sono indispensabili immediati accertamenti medici ed eventuale ricovero ospedaliero.
Altre forme di cefalea.
Sono causate da sinusiti, otiti, nevralgie del trigemino. Possono accompagnare il mal di denti, l'artrosi cervicale, la febbre, l'assunzione di medicinali, l'uso di contraccettivi,l'abuso d'alcool e di fumo. Possono trovare sollievo con farmaci di automedicazione (vedi cefalea comune e cefalea tensiva).
Emicrania. E' una forma di cefalea periodica particolarmente intensa, a localizzazione per lo più monolaterale, che può durare diverse ore, spesso pulsante e può essere accompagnata da nausea e rifiuto della luce (fotofobia). I farmaci di automedicazione (vedi cefalee precedenti), specie all'inizio, possono dare soddisfacenti risultati. In seguito la terapia sarà stabilita dal medico.
Generalità. Le micosi cutanee sono infezioni causate da funghi microscopici (Trichophyton, Microsporum, Epidermophyton, Pityrosporum ovale) che si trasmettono per contagio tra persone e da ani-mali. Possono facilmente insorgere dopo terapie pròtratte con antibiotici. Se la localizzazione non è molto estesa, può essere tentato un trattamento protratto (settimane) con antimicotici di automedicazione (Azolmen. Canesten, Nizoral, Pevaril, Trosyd, etc). Se i risultati non dovessero evidenziarsi, è indispensabile il ricorso al medico.
Più comune nei bambini, è trasmessa da animali domestici o da persone già contagiate. Si manifesta con chiazze ad anello il cui bordo è arrossato e desquamante, a volte con minuscole bollicine, mentre nella parte centrale il tessuto, compreso all'interno dell'anello, rimane più chiaro. La terapia può essere affrontata nei modi e con i farmaci precisati nel paragrafo "generalità" di questo capitolo.
1) sciacquare l'occhio con abbondante acqua corrente fredda (direttamente dal rubinetto o usando una bottiglia, un bicchiere, una tazzina);
2) evitare di usare qualsiasi disinfettante o collirio;
3) tamponare, comprimendo con il palmo della mano un pacchetto di garza, una benda ancora arrotolata, un fazzoletto pulito più volte ripiegato o un asciugamano; 4) evitare l'uso di cotone idrofilo, le sue fibre potrebbero penetrare nella ferita aggravando il pericolo d'infezione.
FOLGORAZIONE
Viene definita folgorazione l'insieme degli effetti, talora mortali, provocati da un fulmine o da una scarica elettrica sull'uomo. In parecchi casi questo fatto può costituire una vera e propria emergenza medica, in quanto l'effetto chimico-fisico della corrente può anche provocare l'arresto della conduzione nervosa degli stimoli ai muscoli respiratori e della contrazione autonoma del muscolo cardiaco, provocando un arresto cardio-respiratorio. La prima cosa da fare, di fronte ad un folgorato, prima di soccorrerlo e di toccarlo, è assicurarsi che la corrente sia stata staccata. In caso contrario, dopo essersi isolati da terra, ponendosi su un pezzo di legno o su un tappetino di gomma asciutti, si dovrà interrompere il contatto elettrico usando un manico di legno asciutto, un oggetto di plastica o di gomma, uno o più giornali o riviste arrotolati. In caso d'arresto respiratorio o cardiaco, intervenire immediatamente con le manovre di respirazione bocca a bocca e di massaggio cardiaco (vedi pag. 15/17). Indipendentemente dalla necessità di curare eventuali ustioni, un ricovero ospedaliero è sempre opportuno per accertare le condizioni generali del paziente e le lesioni funzionali eventualmente provocate dalla folgorazione.
FORUNCOLO - FAVO
Un foruncolo è una piccola tumefazione con infiammazione di un follicolo pilifero e della zona circostante, praticamente un microascesso. Si manifesta, quasi sempre, per colpa di un germe: lo Stafilococco aureo. Può essere unico o multiplo (favo) o far parte di una estesa eruzione (foruncolosi). La sua sommità è formata da una vescicola piena di pus. Quando si apre, questa deve essere trattata con alcool o altri disinfettanti. Il calore umido può favorirne l'ulcerazione e la fuoriuscita del pus cui segue, di norma, la cicatrizzazione. Solo se dovesse dare complicazioni, come infiammazione acuta dei vasi linfatici (linfangite) o delle ghiandole linfatiche (adenite), il medico prescriverà antibiotici.
INFARTO
Se una persona è colta da ur malore caratterizzato de dolore toracico violento che può irradiarsi alla spalla e all'arto superiore sinistro (talora l'irradiazione è però alla spalla e all'arto destro) con angoscia, sensazione d morte imminente e collasso, ; può ipotizzare un infarto cardiaco. In questa evenienza ! dovrà:
1) chiamare subito 118;
2) nell'attesa tener l'ammalato a letto, seduto sdraiato assecondando le supreferenze, slacciandogli cintura, cravatta e indumenti per facilitargli la respirazione;
3) assicurare aria fresca nella stanza;
4) restare vicini all'ammalato mantenendolo tranquillo;
5) inviare qualcuno in strada per fare segnalazioni all'ambulanza in arrivo;
6) se questa non è prontamente disponibile, è meglio usare un mezzo privato piuttosto che attendere;
7) in caso di arresto cardio-respiratorio, dopo avere steso il paziente su un piano rigido, attuare la rianimazione cardiopolmonare (vedi pag. 17).
INFLUENZA
E' una malattia infettiva, virale, epidemica, caratterizzata da dolori articolari, febbre e debolezza generale. Il più delle volte è accompagnata da infiammazione delle prime vie aeree. Si può manifestare in forma gastrointestinale con inappetenza, lingua con aspetto bianco-azzurrato, vomito, dolori di stomaco e intestinali che possono essere accompagnati da scariche diarroiche. I sintomi addominali sono, a volte, così violenti da simulare il tifo o il colera. Si hanno spesso importanti e gravi complicazioni a localizzazione bronco-polmonare (bronchiti, polmoniti, edema polmonare) o cardiovascolari (endo e pericarditi, trombosi), nervose (meningiti, encefaliti), articolari (reumatismo). Il periodo compreso tra il momento del contagio e il manifestarsi della malattia (incubazione) è molto breve. L'influenza semplice è generalmente benigna, dura pochi giorni, ma, con l'indebolimento dell'organismo dovuto ai virus, alle superinfezioni batteriche e alla immunità post-influenzale non assoluta, sono frequenti le ricadute, anch'esse di breve durata. La prevenzione è possibile con la vaccinazione che può arrivare ad una protezione di circa il 70% ed è particolarmente indicata per gli anziani e i bambini. La vitamina C (Cebion, C-Tard, Redoxon, etc.), può contribuire ad un aumento delle difese organiche. La terapia è sintomatica con antifebbrili-antireumatici (Actigrip, Antiflu, Aspegic, Aspirina, Neo Uniplus, Tachipirina, Vivin C, Zerinol, etc). Gli antibiotici, per le eventuali complicazioni da superin-fezioni batteriche, sono di esclusiva prescrizione medica. Il loro impiego, a seguito di autoprescrizione incongrua, può determinare sensibilizzazioni e altri effetti indesiderati.
INIEZIONI (COME FARLE)
Generalità.
1) Possibilmente utilizzare siringhe sterili "usa e getta". Avendo a disposizione solo la classica siringa in vetro, questa dovrà essere sterilizzata con l'ebollizione per diversi minuti.
2) Lavarsi accuratamente le mani.
3) Prima di rompere la fiala, tutto il liquido in essa contenuto dovrà passare nella sua parte più larga e bassa con l'aiuto di piccoli colpi dati con l'unghia dell'indice sul collo della fiala stessa.
4) Le fiale hanno solitamente una striscia colorata attorno al collo (linea di frattura prestabilita) in corrispondenza della quale si aprono facendo forza.
5) Estrarre la siringa dal suo involucro,togliere il cappuccio che ricopre l'ago e, dopo avere spezzato il collo alla fiala, introdurlo nella stessa evitando di urtarne le pareti e il fondo.
6) Tenendo leggermente inclinata la fiala, aspirare lentamente tutto il contenuto.
7) Estrarre l'ago dalla fiala e, tenendo la siringa in posizione verticale con l'ago verso l'alto, dare dei piccoli colpi con l'unghia del dito indice sul corpo della siringa: tutta l'aria salirà alla superficie del liquido. Quindi premere il pistonci-no della siringa per farla uscire completamente attraverso l'ago. Ciò sarà avvenuto quando una goccia del liquido uscirà dalla punta dello stesso.
Iniezioni intramuscolari.
1) La zona più adatta per questo

tipo di iniezioni è il quadrante superiore esterno della natica.
2) Disinfettare accuratamente il punto prescelto e introdurre l'ago, dopo averlo appoggiato sulla cute, con colpo deciso perpendicolarmente alla superficie cutanea, fino a pochi millimetri dal cono dell'ago.
3) Prima di iniziare a iniettare il medicamento, tirare il pistoncino e accertarsi che non venga risucchiato sangue all'interno della siringa. In questo caso, essendo entrati in un piccolo vaso (l'iniezione diventerebbe endovenosa invece che intramuscolare), non iniettare, ma ritrarre leggermente l'ago e spingere nuovamente con una diversa angolazione; tirare nuovamente il pistoncino e, se non viene più risucchiato del sangue, iniettare lentamente tutto il liquido contenuto nella siringa. Estrarre l'ago con decisione e massaggiare la zona iniettata utilizzando un batuffolo di cotone già preparato e imbevuto di disinfettante.
4) Ricoprire l'ago con il suo cappuccio prima di eliminarlo con la siringa
Iniezioni sottocutanee ipodermiche. 1) Le zone più adatte per l'iniezione sottocutanea sono il lato esterno d braccio subito sotto la spalla, parte esterna e quella anteriore della coscia, la cute del ventre, la natica.
2) Disinfettare accuratamente la zona scelta per l'iniezione.
3) Dopo aver preparato la siringa, come descritto nel paragrafo precedente, sollevare una piega della cute e introdurre l'ago parallelamente alla base di essa.
4) Mantenere la piega per tutto il tempo dell'iniezione e quando il liquido sarà stato completamente iniettao, ritirare con decisione l'ago praticare un massaggio utilizzando un batuffolo di cotone già preparato e imbevuto di disinfettante.
INSONNIA
Può essere sporadica, quanto legata a fattori transitori; persistente o cronica (di esclusi competenza medica); secondaria, se legata a malattie organiche o psichiche, all'uso di farmaci o di sostanze eccitanti, allo stress, alle modifiche dei cicli di attività e riposo. Il trattamento varia: in quella sporadica, spesso non è necessaria alcuna terapia, ma si può trarre vantaggio dall'uso di collaudati farmaci di automedicazione
(Anevrasi, Glicero-Valerovit, Melatonina, Nirvanil, Parvisedil, Sedatol, Ticalma, Valeriana, etc). Nell'insonnia secondaria bisogna individuare e rimuovere la causa (malattie, abitudini alimentari errate o incongrue, ingestione di sostanze eccitanti o tossiche, stress, etc).
INTOSSICAZIONE ALIMENTARE
E' una forma di avvelenamento dovuta all'ingestione di alimenti mal conservati o avariati, nei quali si siano prodotte sostanze tossiche derivanti da processi fermentativi o putrefattivi o dall'azione di enzimi prodotti da microrganismi contaminanti. Colpisce in genere più persone che hanno partecipato allo stesso pasto. Quando i microrganismi sono ancora presenti negli alimenti e si sviluppano nel tubo intestinale, si parla di tossinfezione. I sintomi sono: dolori di ventre o di stomaco, nausea, vomito, diarrea, capogiri. La diarrea e il vomito non vanno inizialmente contrastati rappresentando una forma di autodifesa dell'organismo che tende ad allontanare da sè tutto ciò che risulta essergli stato nocivo. Se l'intossicato non si è liberato spontaneamente lo stomaco, è anzi opportuno provocargli il vomito. Sempre utile un parere del Centro Antiveleni (vedi pag. 9), del proprio medico di famiglia o del farmacista.
LACCIO EMOSTATICO
Solitamente è di gomma tubolare, ma per il primo soccorso è da preferirsi il tipo in gomma a nastro. Può essere sostituito da una cintura elastica o di cuoio, da una fettuccina di stoffa abbastanza larga, da una cravatta o da una calza. Mai usare corde, filo elettrico o similari che danneggerebbero la cute del paziente. E' di rigore nelle amputazioni, opportuno, secondo molti medici, nei morsi di serpenti velenosi. Nelle emorragie, anche importanti, sono da preferire la compressione manuale con un tampone fatto con garze sovrapposte, con una benda ancora arrotolata, con un fazzoletto pulito ripiegato più volte su se stesso o la fasciatura compressiva (con tampone) delle arterie lese (vedi anche "punti di emostasi" a pag. 57). Non lasciare un laccio emostatico in tensione per più di 45 minuti consecutivi; meglio allentarlo piano piano ogni 15/20 minuti fino a che il tessuto sottostante non riprende il normale colorito. E' sempre consigliabile scrivere, con un pennarello o un rossetto per labbra, l'ora di inizio dell'applicazione del laccio sulla fronte del paziente o sul colletto della camicia o comunque in un punto evidente all'operatore sanitario che prenderà poi in carico il paziente.
MAL D'AEREO, MAL D'AUTO MAL DI MARE (CINETOSI)
Sono dovuti ad anomale st molazioni dell'apparato vest bolare dell'orecchio interne organo dell'equilibrio eh percepisce i movimenti de capo e del corpo e regola c conseguenza il tono e la cor trazione dei muscoli e l'asse" to corporeo. Quando per movimenti dei veicoli (I nave, l'aereo, l'auto) sui qua stiamo viaggiando si avverte no condizioni di malessere queste vengono definite cine tosi. Iniziano con nauseò sudore freddo e possono arr vare a dare vomito ripetute Più frequenti nei bambini nelle donne, non rappreser tano un serio problema med co anche se, una volta corr parse, non esistono interven sempre realmente in grado ( attenuarne l'intensità. Pi efficaci risultano le misur preventive: evitare di viaggia re a stomaco troppo piene limitare i cibi liquidi, l'acqua ogni altra bibita. Durante viaggio cercare di distrarsi i ogni modo, ma non con I lettura. Tenere l'asse della visione con un angolo di 45 gradi sull'orizzonte. Evitare di fissare le onde o altre cose in movimento. La posizione supina o semisdraiata con la testa ferma è la migliore. I medicinali di automedicazione contro le cinetosi (Motozina# Travelgum, Valontan, Xamamina, etc) vanno assunti mezz'ora prima della partenza e le assunzioni vanno ripetute dopo qualche ora di viaggio o comunque alla comparsa dei primi sintomi. Per i lunghi viaggi in nave si suggerisce l'applicazione di un cerotto transdermico a base di scopolamina (Transcop), meglio previo parere medico.
tano di mangiare. Il mal di gola può essere accompagnato da febbre alta, mal di testa e vomito. Con queste ultime manifestazioni l'intervento del medico diventa indispensabile. Nell'attesa possono essere consigliati antifebbrili (Alka Seltzer, Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Tachipirina, Viamal, Vivin C, Zerinol, etc) e disinfettanti orali sia come gargarismi che in pastiglie (Antoral, Arscolloid, Benagol, Dequadin, lodosan, Lisomucil Gola, Neo Borocillina, Ora-septic, Tantum Verde, etc).
MAL DI GOLA
E' spesso dovuto ad un'infiammazione o infezione che può essere di origine batterica o virale e che può interessare le tonsille. Queste possono apparire arrossate, gonfie o presentare un essudato purulento o una membrana bianca e sottile. Il dolore, più forte alla tano di mangiare. Il mal di gola può essere accompagnato da febbre alta, mal di testa e vomito. Con queste ultime manifestazioni l'intervento del medico diventa indispensabile. Nell'attesa possono essere consigliati antifebbrili (Alka Seltzer, Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Tachipirina, Viamal, Vivin C, Zerinol, etc) e disinfettanti orali sia come gargarismi che in pastiglie (Antoral, Arscolloid, Benagol, Dequadin, lodosan, Lisomucil Gola, Neo Borocillina, Ora-septic, Tantum Verde, etc).
MAL DI MONTAGNA
E' una condizione di malessere dovuta alla scarsità d'ossigeno delle alte quote. Si manifesta con palpitazioni, affanno, nausea, mal di testa e possono subentrare prostrazione e collasso. Chi va soggetto a questo disturbo è bene proceda ad una acclimatazione progressiva. Qualora compaiano in maniera imprevedibile, può essere sufficiente sdraiarsi tenendo le gambe più alte della testa e respirare con calma e profondamente. Dopo un breve periodo di riposo, si può riprendere la salita con prudente lentezza. Se i disturbi permangono, bisogna scendere d'altitudine. A volte bastano poche decine di metri di dislivello per ritrovare il perduto benessere. Sono sconsigliati gli alcolici e un'alimentazione troppo abbondante.
MAL D'ORECCHIO (OTAGIA)
Può essere dovuto ad una infezione, spesso febbrile, a corpo estraneo, a penetrazione di acqua inquinata nel condotto uditivo, a tappi di cerume indurito, etc. Evitare la piscina e i bagni senza protezione auricolare, la pulizia con bastoncini. Se dovuto a bruschi cambiamenti della pressione esterna (discesa dall'aereo o dalla montagna), espirare più volte a bocca e naso chiuso. In mancanza di febbre, il trattamento da consigliare è con farmaci di automedicazione locale (Anauran, Otalgan, Oto-midone, Otopax, Otos- porin), o generale a base di paracetamolo (Acetamol, Efferalgan, Panadol, Tachipirina, etc). In presenza di febbre, il problema può essere risolto dal medico di famiglia. Se il dolore persiste, la visita specialistica è di rigore.
MAL DI SCHIENA
I dolori di schiena possono essere di origine muscolare, ma più spesso sono legati ad alterazioni strutturali o funzionali della colonna vertebrale. Si localizzano in genere a livello lombo-sacrale o a livello cervicale. Sia in un caso che nell'altro, la causa può essere imputata ad alterazione ossea o cartilaginea delle vertebre, a sforzi muscolari inconsueti, a posizioni viziate, a raffreddamenti muscolari dopo sudate abbondanti (per rapida evaporazione del sudore), al sovrappeso. Ma specialmente a livello lombosacrale, l'insorgenza del dolore è legata, in gran parte dei casi, alla presenza di un'ernia del disco, originata in genere da uno sforzo muscolare, fatto per spostare o sollevare un oggetto pesante in posizione sbagliata, cioè a schiena flessa in avanti. L'entità dei sintomi, che possono insorgere lentamente e progressivamente nelle ore successive allo sforzo o manifestarsi in modo fulmineo e con la massima intensità (colpo della strega), è determinata dalla dimensione dell'ernia. Il disco intervertebrale, piccolo cuscinetto elastico e deformabile interposto fra vertebra e vertebra con funzione di ammortizzatore e per consentire i movimenti della colonna vertebrale, è tenuto in sede da legamenti che, collegando i corpi delle vertebre soprastanti e sottostanti, li circondano come una palizzata. A schiena eretta, i due corpi vertebrali sono paralleli fra loro e, sotto sforzo, il disco viene semplicemente compresso, senza una spinta laterale che tenda a farlo uscire attraverso i legamenti. Se la schiena è piegata in avanti, i due corpi vertebrali non sono più paralleli, ma formano un angolo aperto in direzione posteriore. Allora il disco intervertebrale viene spinto violentemente in quella direzione, come un nocciolo di ciliegia stretto fra le dita, fino a forzare la resistenza dei legamenti, spingendosi in parte o venendo espulso totalmente nel canale vertebrale. La parte o l'intero disco comprimono le radici dei nervi che si dipartono dal midollo spinale, provocando l'insorgenza di una sintomatologia dolorosa, di disturbi della sensibilità e della funzione motoria. L'ernia del disco rappresenta la causa più frequente di dolore lombare ricorrente e di sciatica. Può anche manifestarsi a livello cervicale ed essere quindi alla base di una nevralgia cervico-brachiale. In questa localizzazione il dolore è spesso accompagnato da nausea e vertigine, mal di testa, formicolìi agli arti superiori. Utili le terapie termali, la fisioterapia, i massaggi, il caldo. Le forme muscolari, in particolare, traggono vantaggio da massaggi con farmaci antinfiammatori di uso esterno (Algesal, Aspercreme, Balsamo Sifcamina, Dicloreum, Dolo-derm, Lasoreuma, Salonpas, Balsamo Sloanf Tantum, Fastum, Feldene, Vegetallu-mina, Voltaren, etc). In mancanza di risposta a questa terapia percutanea, si potrà tentare l'uso di farmaci antinfiam-matori-analgesici di automedicazione per via orale, solo se in assenza di contemporanei disturbi gastrici (Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Moment, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Viamal, Zerinol, etc). Una visita medica è sempre consigliabile.
MAL DI TESTA (CEFALEA)
E' una manifestazione dolorosa che, in relazione alle modalità e alle forme con cui si presenta, può assumere il significato di patologia come tale o essere il sintomo di altre, talora gravi malattie.
nausea o vomito e la persona interessata godeva di generale benessere, può essere il segnale di grave malattia: crisi ipertensiva, glaucoma, emorragia cerebrale, etc. Per escludere una causa grave e a titolo prudenziale, sono indispensabili immediati accertamenti medici ed eventuale ricovero ospedaliero.
Cefalea comune. Può essere dovuta a disturbi digestivi, stitichezza, affaticamento, eccessiva attività mentale. Il dolore può essere avvertito in un determinato punto della testa, ma può anche essere diffuso. Può essere trafittivo o pulsante. In queste forme è opportuno, anche se talora difficile, ricercare la causa e rimuoverla. I farmaci di automedicazione sono solitamente molto efficaci (Alka Seltzer, Alsogil, Aspegic, Aspirina, Aspro, Bufferin, Fluental, Moment, Neo Cibalgina, Neo Nisidina, Neo Optalidon, Neo Uniplus, Saridon, Viamal, Zerinol, etc).
Cefalea tensiva. E' il mal di capo da tensione ed è accompagnato da senso di pesantezza e costrizione. Di solito il dolore non è pulsante e non è ben localizzabile. Può essere intenso, ma non invalidante. Può essere trattato con farmaci di automedicazione (Aspegic, Aspirina, Aspro, Cafiaspirina, Neo Coricidin, Flectadol buste, Novapirina, etc).
Cefalea psicogena. E' abbastanza frequente ed è caratterizzata da continuità malgrado la terapia con farmaci di automedicazione. Richiede intervento medico psicoterapeutico o psicofarmacologico.
Cefalea a grappolo. E' caratterizzata da crisi di breve durata, unilaterali, con pulsazioni, lacrimazioni e, a volte, abbondante secrezione nasale (rinorrea). Il trattamento deve essere sempre stabilito dal medico.
Cefalea a insorgenza improvvisa. Se il dolore è violento e accompagnato da nausea o vomito e la persona interessata godeva di generale benessere, può essere il segnale di grave malattia: crisi ipertensiva, glaucoma, emorragia cerebrale, etc. Per escludere una causa grave e a titolo prudenziale, sono indispensabili immediati accertamenti medici ed eventuale ricovero ospedaliero.
Altre forme di cefalea.
Sono causate da sinusiti, otiti, nevralgie del trigemino. Possono accompagnare il mal di denti, l'artrosi cervicale, la febbre, l'assunzione di medicinali, l'uso di contraccettivi,l'abuso d'alcool e di fumo. Possono trovare sollievo con farmaci di automedicazione (vedi cefalea comune e cefalea tensiva).
Emicrania. E' una forma di cefalea periodica particolarmente intensa, a localizzazione per lo più monolaterale, che può durare diverse ore, spesso pulsante e può essere accompagnata da nausea e rifiuto della luce (fotofobia). I farmaci di automedicazione (vedi cefalee precedenti), specie all'inizio, possono dare soddisfacenti risultati. In seguito la terapia sarà stabilita dal medico.
MICOSI CUTANEE (INFEZIONI FUNGINE O FUNGHI)
Generalità. Le micosi cutanee sono infezioni causate da funghi microscopici (Trichophyton, Microsporum, Epidermophyton, Pityrosporum ovale) che si trasmettono per contagio tra persone e da ani-mali. Possono facilmente insorgere dopo terapie pròtratte con antibiotici. Se la localizzazione non è molto estesa, può essere tentato un trattamento protratto (settimane) con antimicotici di automedicazione (Azolmen. Canesten, Nizoral, Pevaril, Trosyd, etc). Se i risultati non dovessero evidenziarsi, è indispensabile il ricorso al medico.
Micosi della cute glabra.
Più comune nei bambini, è trasmessa da animali domestici o da persone già contagiate. Si manifesta con chiazze ad anello il cui bordo è arrossato e desquamante, a volte con minuscole bollicine, mentre nella parte centrale il tessuto, compreso all'interno dell'anello, rimane più chiaro. La terapia può essere affrontata nei modi e con i farmaci precisati nel paragrafo "generalità" di questo capitolo.
Micosi del piede (Piede d'atleta).
E' favorita dall'ambiente caldo-umido ed è più frequente in chi ha abbondante sudorazione dei piedi, in chi indossa scarpe con suole di gomma e in chi frequenta saune e piscine. Sono colpiti gli spazi tra le dita del piede la cui cute è desquamata e macerata. L'infezione si può estendere in sede plantare. Anche qui valgono i principi di terapia già indicati nel paragrafo "generalità".
Micosi delle pieghe.
Si localizza nelle pieghe inguinali, nel solco tra i glutei, nelle pieghe delle ascelle, nelle aree sottomammarie. L'infezione tende ad allargarsi centrifugamente con zona arrossata in estensione che tende a schiarirsi al centro. Per la terapia comportarsi come indicato nel paragrafo "generalità".
Si presenta con chiazze rotondeggianti e desquamanti. I capelli sono troncati a livello del cuoio capelluto dando luogo alla formazione di aree scoperte rotondeggianti (tonsure). Per queste forme è sempre meglio interpellare il proprio medico ed eventualmente lo specialista dermatologo.
Micosi del cuoio capelluto.
Si presenta con chiazze rotondeggianti e desquamanti. I capelli sono troncati a livello del cuoio capelluto dando luogo alla formazione di aree scoperte rotondeggianti (tonsure). Per queste forme è sempre meglio interpellare il proprio medico ed eventualmente lo specialista dermatologo.
Micosi delle unghie.
Infezione solitamente limitata a una o due unghie che appaiono brune o giallastre, ispessite e friabili. La superficie ungueale può presentare fenditure o avvallamenti. Il medico prescriverà, oltre a farmaci specifici per uso esterno, anche una terapia per uso orale.
Pitiriasi versicolor.
Malattia molto diffusa, caratterizzata da un gran numero di macchioline sulla pelle, di colore variabile dal bianco al marrone, localizzate al petto, al collo, all'addome, agli avambracci e raramente al viso. Le macchie difficilmente provocano prurito. Dopo esposizione al sole, diventano più chiare della pelle circostante. L'infezione non è trasmissibile per brevi contatti cutanei, ma è facilitata dal caldo-umido, dalla sudorazione abbondante estiva e dal protratto uso di asciugamani, accappatoi, teli da sdraio e indumenti precedentemente infettati. L'estensione dell'infezione e l'incertezza della diagnosi suggeriscono un approccio medico-specialistico.
Candidosi orale (Mughetto).
Frequente nei neonati,nei pazienti trattati con radioterapia, chemioterapia, terapia con antibiotici o cortisonici, nei malati di AIDS. La diagnosi e il trattamento sono di esclusiva competenza medica.
Candidosi genitale.
Si manifesta nelle donne con infiammazioni vulvo-vaginali e secrezioni bianco-giallastre e, nell'uomo, con vescicole rosso brillanti sul glande. La diagnosi e il trattamento sono di esclusiva competenza medica. Nell'attesa, fare lavaggi e impacchi con soluzione borica al 3%.
Il sangue circola nelle arterie con una pressione che è in rapporto alla funzionalità cardiocircolatoria, alla sua massa e alle resistenze periferiche. Per poterla determinare sono in commercio dei piccoli apparecchi elettronici automatici che, dopo essere stati posizionati sul braccio e dopo aver operato il gonfiaggio del manicotto secondo le istruzioni, danno i valori richiesti su un display, senza altre manovre. Non tutti, però, traggono da queste apparecchiature le stesse certezze che vengono invece fornite da quelle classiche con manometro usate dai medici (sfigmomanometri con stetoscopio o fonendoscopio). Per chi volesse utilizzare questi ultimi, forniamo, qui di seguito, brevi istruzioni per un uso corretto. Il soggetto da esaminare si deve trovare in condizioni psichiche e fisiche di assoluta tranquillità. In caso contrario attendere, prima della misurazione, il tempo necessario (10/15 minuti). Il paziente dovrà sedersi vicino ad un tavolo sul quale stenderà il braccio che, in questa posizione, si dovrà trovare all'altezza del cuore. Bisognerà poi fissare il manicotto dello sfigmomanometro, senza stringerlo troppo, tenendo il bordo inferiore dello stesso a circa due centimetri sopra la piega del gomito. Poi si inserirà il ricevitore dello stetoscopio sotto il margine inferiore del manicotto (alcuni apparecchi lo hanno già incorporato e fissato in questa posizione) sulla faccia interna del braccio, tre o quattro centimetri sopra la piega anteriore del gomito. L'operatore, che potrà essere anche lo stesso paziente che si automisura la pressione, dovrà infilare nelle orecchie le olivelle terminali dell'archetto auricolare dello stetoscopio. Dopo aver chiuso la valvola della pompetta, ini-zierà a gonfiare il manicotto finché la pressione dello stesso supererà la pressione del sangue circolante di 20-30 mm Hg (millimetri di mercurio, che rappresentano l'unità di misura della pressione arteriosa e che si leggono sul manometro). Ciò potrà essere rilevato sia osservando lo sfigmomanometro, la cui lancetta smette di oscillare, sia notando la scomparsa dei battiti udibili nell'auricolare. A questo punto, agendo sulla valvola della pompetta, farà fuoriuscire molto lentamente l'aria dal manicotto fino alla comparsa della prima pulsazione che percepirà nell'auricolare. L'operatore leggerà la pressione indicata in quel momento sul manometro che sarà la pressione massima (sistolica). Farà quindi defluire, sempre molto lentamente, l'aria dal manicotto e percepirà inizialmente un aumento dell'intensità delle pulsazioni nell'auricolare e successivamente un loro affievolimento fino a quando percepirà l'ultimo chiaro battito. Leggendo in quel momento il valore segnato sul manometro, rileverà la pressione minima (diastolica). La determinazione della frequenza delle pulsazioni, nell'unità di tempo, sarà possibile contando il numero di pulsazioni percepite nell'auricolare, rapportandole al tempo di ascolto (ad esempio: 30 pulsazioni in 30 secondi corrispondono ad una frequenza di 60 pulsazioni al minuto).
Se la pressione è inferiore a 140/90 (massima/minima), è normale per una persona adulta. Mangiando meno salato, diminuendo di peso e smettendo di fumare, si ridurranno i fattori di rischio. Se è superiore a 140/90, si è a rischio: è bene rimisurarla per alcuni giorni riferendone i valori riscontrati al proprio medico che interverrà con prescrizioni dietetiche, comportamentali e farmacologiche.
Morsi di animali.
MISURAZIONE DELLA PRESSIONE
Il sangue circola nelle arterie con una pressione che è in rapporto alla funzionalità cardiocircolatoria, alla sua massa e alle resistenze periferiche. Per poterla determinare sono in commercio dei piccoli apparecchi elettronici automatici che, dopo essere stati posizionati sul braccio e dopo aver operato il gonfiaggio del manicotto secondo le istruzioni, danno i valori richiesti su un display, senza altre manovre. Non tutti, però, traggono da queste apparecchiature le stesse certezze che vengono invece fornite da quelle classiche con manometro usate dai medici (sfigmomanometri con stetoscopio o fonendoscopio). Per chi volesse utilizzare questi ultimi, forniamo, qui di seguito, brevi istruzioni per un uso corretto. Il soggetto da esaminare si deve trovare in condizioni psichiche e fisiche di assoluta tranquillità. In caso contrario attendere, prima della misurazione, il tempo necessario (10/15 minuti). Il paziente dovrà sedersi vicino ad un tavolo sul quale stenderà il braccio che, in questa posizione, si dovrà trovare all'altezza del cuore. Bisognerà poi fissare il manicotto dello sfigmomanometro, senza stringerlo troppo, tenendo il bordo inferiore dello stesso a circa due centimetri sopra la piega del gomito. Poi si inserirà il ricevitore dello stetoscopio sotto il margine inferiore del manicotto (alcuni apparecchi lo hanno già incorporato e fissato in questa posizione) sulla faccia interna del braccio, tre o quattro centimetri sopra la piega anteriore del gomito. L'operatore, che potrà essere anche lo stesso paziente che si automisura la pressione, dovrà infilare nelle orecchie le olivelle terminali dell'archetto auricolare dello stetoscopio. Dopo aver chiuso la valvola della pompetta, ini-zierà a gonfiare il manicotto finché la pressione dello stesso supererà la pressione del sangue circolante di 20-30 mm Hg (millimetri di mercurio, che rappresentano l'unità di misura della pressione arteriosa e che si leggono sul manometro). Ciò potrà essere rilevato sia osservando lo sfigmomanometro, la cui lancetta smette di oscillare, sia notando la scomparsa dei battiti udibili nell'auricolare. A questo punto, agendo sulla valvola della pompetta, farà fuoriuscire molto lentamente l'aria dal manicotto fino alla comparsa della prima pulsazione che percepirà nell'auricolare. L'operatore leggerà la pressione indicata in quel momento sul manometro che sarà la pressione massima (sistolica). Farà quindi defluire, sempre molto lentamente, l'aria dal manicotto e percepirà inizialmente un aumento dell'intensità delle pulsazioni nell'auricolare e successivamente un loro affievolimento fino a quando percepirà l'ultimo chiaro battito. Leggendo in quel momento il valore segnato sul manometro, rileverà la pressione minima (diastolica). La determinazione della frequenza delle pulsazioni, nell'unità di tempo, sarà possibile contando il numero di pulsazioni percepite nell'auricolare, rapportandole al tempo di ascolto (ad esempio: 30 pulsazioni in 30 secondi corrispondono ad una frequenza di 60 pulsazioni al minuto).
Se la pressione è inferiore a 140/90 (massima/minima), è normale per una persona adulta. Mangiando meno salato, diminuendo di peso e smettendo di fumare, si ridurranno i fattori di rischio. Se è superiore a 140/90, si è a rischio: è bene rimisurarla per alcuni giorni riferendone i valori riscontrati al proprio medico che interverrà con prescrizioni dietetiche, comportamentali e farmacologiche.
MORSI E PUNTURE
Morsi di animali.
Tutti i morsi di animali (cane, gatto, cavallo, etc), devono essere subito lavati con acqua abbondante e sottoposti a disinfezione accurata. La morsicatura va poi medicata con garza, come una comune ferita. Il comportamento dell'animale responsabile della morsicatura ve osservato con attenzione e £ lungo (diversi giorni). Il risulta to delle osservazioni dovrè essere riferito al medico curan te che, all'occorrenza, prescri verà vaccinazioni specifiche e/o terapia antibiotica.
Morsi di ratti.
Lavare la feri ta, disinfettare accuratamente e medicare con garza. I medico potrà prescrivere un antibiotico ad ampio spettro e vaccinazione specifica.
Morsi di serpente.
La maggior parte dei serpenti sono innocui, ma esistono anche specie velenose: vipere, cobra e mamba, serpenti marini dell'Oceano Indiano e Pacifico. In caso di morsicatura, non si deve correre o camminare perchè l'attività muscolare facilita l'assorbimento del veleno. Tenere il soggetto sdraiato facilitando la fuoriuscita del sangue dal punto di morsicatura, succhiando con la bocca (se non si hanno ferite o ulcerazioni gengivali o labiali) e spremendo la ferita o, meglio, usando una siringa aspira veleno (vedi sotto)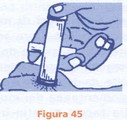

che è bene portare sempre con sè durante i viaggi e le escursioni e che si compra nelle farmacie. Molto utili, per rallentare il movimento del sangue ricco di veleno, sono le fasciature compressive che partono dal piede o dalla mano fino alla radice dell'arto morsicato; così pure l'uso di un laccio emostatico (vedi pag.), a monte della morsicatura. Sempre per tale ragione, se non sono ancora comparsi segni di collasso, bisognerà evitare di sollevare l'arto colpito al di sopra del livello del cuore. Suggerire la massima calma e rilassatezza: le manifestazioni più importanti, conseguenti al morso, iniziano dopo diverse ore dalla morsicatura, per cui c'è il tempo per il recupero de paziente con una normale barella. Molto più grave sarà l'emergenza per le morsicature al volto, al collo e nei bambini Tutte queste richiedono imme diato ricovero ospedaliero. I siero antiofidico in commercic può provocare collassi molte gravi. Pertanto se ne consiglio l'utilizzo solo se inoculato de personale medico, meglio se ir infermeria o in ospedale dovi sono disponibili i farmaci pe contrastarne le eventuali rea zioni indesiderate.
Irritazioni da meduse.
Evitare di immergersi in acque dove e quando le meduse vi abbondano. Se ciò nonostante il contatto dovesse verificarsi, bisogna staccare eventuali parti di medusa rimaste attaccate alla pelle. Per questo utilizzare panni asciutti o il rovescio della lama di un coltello, evitando assolutamente di strofinare la zona interessata con le mani bagnate. Ciò fatto, si dovrà ricorrere all'applicazione di ghiaccio che ha una funzione anestetica e che rallenta eventuali reazioni allergiche. Queste potranno essere trattate con creme antistaminiche o cortisoniche di automedicazione (Fargan, Fenistil, Foille Insetti, Polaramin, Versus, etc.). Il medico prescriverà, se necessario, antistaminici o cortisonici per via orale o parenterale.
Punture di pesci velenosi.
Sono più frequenti nelle acque tropicali, ma sono possibili punture da aculei avvelenati di pesci anche nei nostri mari (razza pastinaca, tracina o pesce ragno, scorfano). Le punture di questo tipo provocano un dolore locale intensissimo. Molto utile, come primo intervento, la suzione del punto di inoculazione del veleno, meglio se effettuata con una siringa aspira veleno (vedi fig. 45). Poi trattare la parte colpita con acqua molto calda (anche di mare, scaldata fino alla massima temperatura sopportabile) o con sabbia bollente per molti minuti (30/40). Il veleno di questi pesci, essendo termolabile, è inattivato da temperature superiori a 40 gradi centigradi. Se il dolore permanesse molto intenso, il medico inietterà nella zona dolorante un anestetico locale (lidocaina).
Punture di ricci di mare.
Provocano, con i loro aculei, ferite estremamente dolorose, seguite da arrossamenti e, a volte, da debolezza e paralisi momentanea dei muscoli della faccia e della bocca dovuti alla sostanza tossica iniettata. Gli aculei vanno asportati con le mani o meglio con una pinzetta o un ago sterilizzato. Se ne dovessero permanere sottocute, si potrà agevolare l'estrazione ammorbidendo la parte interessata tenendola in acqua calda per un po' di minuti. Se anche questo tentativo dovesse fallire, si ricorrerà al medico che potrà toglierli dopo iniezione anestetica locale (lidocaina). Dopo l'eliminazione degli aculei, disinfettare accuratamente la zona e medicare con garza.
Punture dì ragni e scorpioni. Determinano dolore locale molto intenso e a volte gravi stati di ansia e di paura. Bisogna cercare di far uscire, dal punto di inoculazione, la maggior quantità di veleno iniettato. Se si ha a disposizione una siringa aspira veleno (vedi fig. 45), si opererà più volte con questa. In sua mancanza, succhiare con forza e ripetutamente il punto di inoculazione. Se, non avendo a disposizione una siringa aspira veleno, si ritenesse di avere la "bocca a rischio" per la presenza di ferite gengivali o labiali, cercare di spingere all'esterno il veleno spremendo il punto di inoculazione. Quindi lavare la ferita, disinfettare accuratamente e applicare ghiaccio o acqua molto fredda. In presenza di prurito potranno essere applicate creme specifiche: Fargan,Fenistil, Foille Insetti, etc.. In caso di permanenza del dolore il medico potrà iniettare un anestetico locale.
Punture di api, calabroni, vespe. Anche queste punture possono essere fonte di dolore intenso, ma anche di tumefazione (gonfiore). Rimuovere l'eventuale pungiglione, se rimasto in loco, con una pinzetta, cercando di non romperlo. Si potrà anche tentare di spingerlo fuori dal punto d'inoculazione agendo dall'esterno con l'unghia del pollice. Utilizzare una siringa aspira veleno (vedi fig. 45) o succhiare molto vigorosamente con la bocca, lavare la ferita con acqua molto fredda e applicare se possibile del ghiaccio. Disinfettare bene e trattare localmente con creme antistaminiche o cortisoniche di automedicazione (Fargan, Fenistil, Foille Insetti, Polaramin, etc). Ben più grave è l'emergenza se la persona è stata punta in bocca o in gola. In questi casi, in mancanza del medico con gli opportuni medicinali (adrenalina, cortisone, antistaminico in fiale), potrà essere utile l'uso di cubetti di ghiaccio che, tenuti in bocca, provocano vasocostrizione che rallenterà l'eventuale insorgenza del gonfiore ostruttivo. Questo potrà anche essere contrastato premendolo con forza con il manico di una posata.
Punture dì zecche. Se l'artropodo si è già staccato dalla cute, ci si limiterà a disinfettare accuratamente la puntura. Se al contrario la zecca è ancora attaccata, bisognerà rimuoverla con accortezza per evitare che rimanga incastrata nella pelle parte dell'apparato di suzione dell'insetto. Questo potrà essere fatto afferrandone il corpo (meglio con una pinzetta) e tirandolo perpendicolarmente con movimento deciso. Le zecche si staccano anche toccandole con una goccia di essenza di trementina o di benzina. Successivamente si provvederà alla disinfezione accurata e alla medicazione con garza. In caso di prurito, potranno essere usate localmente creme antistaminiche o cortisoniche di automedicazione (vedi paragrafo precedente). Eventuali malesseri, dolori articolari e macchie della pelle dovranno essere riferiti tempestivamente al proprio medico curante, che si allerterà anche per le eventuali malattie che possono essere collegate a questo tipo di puntura (zoonosi).
ORZAIOLO
Piccolo foruncolo del volume di un grano di riso che si sviluppa a carico di una o più ghiandole sebacee annesse alle ciglia del bordo palpebrale. Si manifesta con dolore, arrossamento e comparsa di una piccola zona tondeggiante e dura al cui centro si evidenzerà un puntino giallastro. La maturazione viene accelerata dall'applicazione di impacchi caldi, meglio se fatti con acqua borica al 3%. Utile anche il trattamento con unguento all'ossido giallo di mercurio. Nei casi in cui si evidenzi la necessità, il medico specialista potrà incidere l'orzaiolo con un ago sterilizzato a punta sottile spremendone tutto il pus. Successivi lavaggi con acqua borica o soluzione fisiologica ne favoriranno la completa guarigione.
OSSIGENOTERAPIA
E' la somministrazione di ossigeno in alta concentrazione nei casi di avvelenamento da ossido di carbonio (asfissia da gas domestico, da gas di scarico delle automobili, etc), nell'asma e in altre malattie dell'apparato respiratorio, nell'infarto, etc. Si utilizzano bombole contenenti ossigeno a elevata pressione acquistabili o noleggiagli in farmacia. La somministrazione dell'ossigeno può essere effettuata con il tubo uscente dalla bombola e terminante con un boccaglio per la respirazione. In caso di ossigenoterapia protratta è indispensabile l'interposizione tra la bombola e il boccaglio o gli occhiali nasali, di un gorgogliatore ad acqua per l'umidificazione dell'ossigeno, per evitare l'irritazione delle vie respiratorie del paziente. Il gorgogliatore consta di una bottiglia in plastica che dovrà essere riempita a metà con acqua ed è chiusa con un tappo a vite attraverso il quale passano due tubicini, uno più lungo, immerso nell'acqua fin quasi al fondo della bottiglia, che nella sua parte superiore ed esterna dovrà essere collegato al tubo proveniente dalla bombola. L'altro più corto e che, all'interno della bottiglia, rimane fuori dall'acqua, verrà collegato con la sua parte esterna al tubo portante il boccaglio o gli occhiali nasali dai quali il paziente dovrà respirare. La bombola, caute-lativamente, deve essere tenuta lontano da ogni tipo di fiamma e dalle fonti di calore e ne deve essere evitata una protratta esposizione ai raggi solari. Il suo meccanismo di erogazione non deve mai essere lubrificato, per evitare il pericolo di incendio ed esplosione della bombola.
OVERDOSE
I tossicodipendenti che si sono iniettati dosi troppo elevate (overdose) di oppiacei o similari, possono andare incontro a grave crisi d'insufficienza respiratoria che facilmente può portare alla morte. Per questi vi è un rimedio salvavita: l'iniezione di naloxone che però richiede diagnosi precisa e intervento del medico. In attesa dell'autoambulanza, si può forzare il tossicodipendente a camminare e a respirare, facendogli così vincere il caratteristico oblio respiratorio da oppiacei. In caso d'arresto cardiocircolatorio, bisogna attuare subito la rianimazione cardiopolmonare (vedi pag. 17).
PARTO
Il parto, se avviene in modo fisiologico a conclusione di una gravidanza senza complicazioni, non è un evento drammatico, anche se può configurare una certa urgenza quando si verifica "all'aperto", cioè al di fuori di un ambiente specializzato in ostetricia. In emergenza è importante che il soccorritore cerchi di mettere la partoriente il più possibile a suo agio,facendola distendere, togliendole gli indumenti intimi, sollevandole e divaricandole le gambe che andranno mantenute flesse nella classica posizione ostetrica. Si dovrà quindi invitarla a spingere come nella defecazione e a respirare velocemente e superficialmente (come "un cagnolino") durante la contrazione dolorosa, con respiri lunghi e profondi nelle pause fra una spinta e l'altra. Quando il bimbo sta per uscire (normalmente si presenta con il capo), bisogna sostenergli la testina con le mani e ripulirgli il naso e la bocca. Quando compare il collo, controllare che il cordone ombelicale non sia avvolto intorno ad esso. In questo caso si deve tentare di passarglielo dietro la testa per liberarlo. Se questo fosse troppo stretto attorno al collo, bisogna legarlo in due punti a distanza di alcuni centimetri l'uno dall'altro, quindi recidere il cordone con forbici accuratamente sterilizzate (passandole diverse volte sulla parte alta di una fiamma) o disinfettate attentamente con alcool o con altri liquidi germicidi. Una volta uscito, il neonato dovrà essere tenuto per pochi secondi a testa in giù, mentre gli si daranno alcuni colpetti in mezzo alle spalle per fargli uscire il liquido amniotico dal naso e dalla bocca. Dopo inizierà a piangere e a respirare. Se invece il cordone ombelicale sarà intatto, come normalmente dev'essere, bisognerà legarlo con una benda o una fettuccina ad un palmo di distanza dalla vagina, mentre un'altra legatura più stretta dovrà essere fatta a tre dita dal neonato. Il cordone potrà quindi essere reciso tra le due legature. Sopra l'estremità recisa del cordone dalla parte del neonato, andrà fissata una garza sterile. Il neonato dovrà quindi essere coperto e verrà posto al caldo sulla pancia della mamma. Subito dopo il parto, se avrà difficoltà a respirare, si eseguirà delicatamente la respirazione bocca a bocca-naso (vedi pag. 17).
PEDICULOSI (PIDOCCHI)
Generalità. Vengono indicate con questa denominazione le infestazioni da pidocchi del capo e da pidocchi del pube (piattole). I pidocchi sono di colore grigiastro, di dimensioni comprese fra uno e tre millimetri. Si nutrono di sangue umano e la loro vita è breve: poco più di un mese. Non volano e non saltano. Le femmine depongono da 100 a 300 uova che si schiudono dopo circa una settimana dalla deposizione e si evidenziano molto bene con una lente d'ingrandimento. La prevenzione delle pediculosi è facile: attenta igiene personale, evitare lo scambio di pettini, spazzole e indumenti (specialmente berretti, cappelli e sciarpe), prudente attenzione nei locali e nei mezzi pubblici. Non considerare eventuali infestazioni come qualcosa di vergognoso e da nascondere: anche la persona più pulita e attenta può, suo malgrado, essere infestata da questi parassiti. L'importante, in caso d'infestazione, è attuare rapidamente un corretto trattamento antiparassitario per evitare di divenire fonte di diffusione nella famiglia e nella comunità. La disinfestazione dei locali può essere evitata: i parassiti del capo e del pube, allontanati dal loro ambiente naturale che è il corpo umano, muoiono rapidamente. Se si vuole attuare la disinfestazione della biancheria usata, è sufficiente il lavaggio a secco o in lavatrice a ciclo caldo (60/70 gradi) seguito dalla stiratura. Come si dirà più avanti, due trattamenti a distanza di 8 giorni l'uno dall'altro sono più che sufficienti. Usare con maggior frequenza le sostanze antiparassitarie al fine di ottenere risultati più sicuri, è illusorio e può essere nocivo.
Pidocchio del capo. Vive esclusivamente tra i capelli, specialmente nelle zone intorno alle orecchie e nella parte bassa della nuca. Le uova (lendini) sono incollate alla base dei capelli e si possono facilmente confondere con scagliette di forfora. Soffiando ripetutamente, le scaglie di forfora si staccano, le lendini no. Per staccarle si deve agire meccanicamente con una pettinella. L'infestazione avviene per contatto diretto testa-testa, ma anche a seguito di scambio di pettini, spazzole, berretti, sciarpe o capi di biancheria infestati di recente. La trasmissione della pediculosi del capo è ovviamente più frequente negli asili, scuole, caserme, mezzi di trasporto e locali pubblici affollati. Un buon trattamento può essere il seguente: cospargere il capo con una buona polvere, gel, spray o lozione parassiticida (Aftir, Azolin, Cruzzy, Medi-ker, Mom, etc) massaggiando leggermente per ottenerne una completa dispersione. Raccogliere quindi il capo in un ampio foulard; i capelli così racchiusi trattengono il calore del capo che innervosisce i parassiti e li fa muovere tra gli stessi, favorendo in tal modo la loro sempre più grave intossicazione. Dopo 4/5 ore, lavare la testa con uno shampoo specifico e sciacquare accuratamente. Dopo queste operazioni, è consigliabile un ultimo risciacquo con un catino d'acqua acidificata con quattro o cinque cucchiai d'aceto: questa soluzione faciliterà il distacco delle lendini. Infine passare ripetutamente con una petti-nella tra i capelli ancora bagnati, per allontanare i pidocchi morti e le loro uova. Dopo 8 giorni, tempo entro il quale si possono schiudere eventuali lendini rimaste attaccate alla base dei capelli, ripetere lo stesso trattamento: si avrà così la certezza d'aver effettuato una completa operazione disinfestante.
Pidocchio del pube. Ha un corpo appiattito (da cui il nome di piattola) e rotondeggiante. Vive tra i peli del pube, ma può propagarsi tra quelli delle cosce, del corpo, delle ascelle. La sua presenza può essere talvolta riscontrata anche su ciglia, sopracciglia e baffi, mai tra i capelli. Anche le uova della piattola sono saldamente cementate alla base dei peli. Il contagio avviene per contatto intimo, ma può anche essere trasmesso con lenzuola e asciugamani infestati di recente. I sedili dei W.C., teoricamente, possono essere veicoli di infestazione. Per la cura si procede come per i pidocchi del capello usando le stesse polveri, gel, lozioni e spray antiparassitari. Si trattano le parti pelose dopo qualche ora si procede ad un accurato lavaggio con shampoo specifico. Si sciacqua e si risciacqua con molta cura con poca acqua acidifica con aceto. Si passa e si ripassa con insistenza, tra i peli ancora umidi, una pettinella E' indispensabile ripetere trattamento dopo 8 giorni Per ciglia e sopracciglia bene evitare l'impiego sostanze parassiticide: considerando la limitatezza del zona, la disinfestazione va qui attuata mediante minuzioso allontanamento manuale d parassiti e delle loro uova aiutandosi con una pettinella e una lente d'ingrandimento.
PESANTEZZA E GONFIORE DELLE GAMBE (INSUFFICIENZA VENOSA CRONICA)
E' un disturbo a forte rilevai za sociale riguardando ur percentuale elevata del popolazione, soprattutto femminile (oltre il 55% nell'età compresa tra i 24 e i 54 anni). Si instaura a seguito di un lento processo di progressiva perdita di elasticità delle pareti venose delle gambe che, con il passare degli anni, si sfiancano determinando una stasi che innesca un circolo vizioso: maggiore è la stasi del sangue, più accentuato lo sfiancamento venoso, fino alla comparsa delle vene varicose (varici) che sono caratterizzate dalle antiestetiche tortuosità, a tutti note. Questa patologia, che può diventare molto seria e invalidante, inizialmente si manifesta con pesantezza, gonfiore e prurito delle gambe. Questi segnali si attenuano con il riposo notturno per poi ricomparire, nella giornata successiva, magari in forma aggravata. Fattori di rischio sono l'età, il sovrappeso, la stitichezza, il lavoro in piedi protratto, la sedentarietà e anche, nelle donne, la gravidanza, la menopausa e le terapie ormonali sostitutive. Come affrontare questa malattia? Evitare la posizione eretta a piedi fermi troppo a lungo (in tal caso, alzarsi spesso sulle punte dei piedi molleggiandosi sul pavimento). Camminare il più possibile, non usare tacchi troppo alti o troppo bassi, combattere il ristagno intestinale e diminuire il peso corporeo. Utilissimi gli sports come jogging, ciclismo e nuoto. Sono molto efficaci i farmaci vasoprotettori (Tegens, etc) che, contenendo bioflavonoi-di, favoriscono la restituzione di tonicità alle vene. Molto ben tollerati (derivano dal mirtillo) e acquistabili senza ricetta medica in farmacia, devono essere usati continuativamente per almeno due-tre mesi così da contrastare efficacemente la progressione della malattia. Questa, gestita anche con le opportune norme comportamentali, può essere combattuta con successo.
PRECAUZIONI PER EVITARE CONTAGI
Allo scopo di scongiurare il pericolo di infezioni (AIDS, epatiti, etc.) nel prestare soccorso a infortunati, sarà opportuno usare le seguenti elementari precauzioni:
1)utilizzare guanti monouso in lattice o politene che sono indispensabili se, sulle mani del soccorritore, vi sono lesioni non perfettamente cicatrizzate che potrebbero essere contagiate da secrezioni o sangue dell'infortunato eventualmente portatore di malattie trasmissibili. Tutte le cassette di pronto soccorso presenti in casa, in auto, in barca o nei luoghi di lavoro dovrebbero essere dotate di guanti monouso per pronto impiego.
2) Pur non essendo stati documentati, a tutt'oggi, casi d'infezioni trasmesse a seguito di respirazione bocca a bocca, in mancanza di attrezzature per la respirazione artificiale (sono reperibili in farmacia degli apparecchi insufflatori per il primo soccorso), sarà sempre bene frapporre, tra la bocca del soccorritore e quella dell'infortunato, un fazzoletto, un panno leggero o alcune garze sovrapposte che consentano, però, il passaggio dell'aria insufflata.
3) Lavare e disinfettare accuratamente le mani venute a contatto con sangue o secrezioni della persona soccorsa.
PRURITO
Può essere dovuto a cause esterne (morsi o punture di cimici, pidocchi, acari, contatto con bruchi, ortiche, etc.), a malattie della pelle (dermatiti, dermatosi, micosi), a cause interne (intossicazioni da morfina, arsenico, abuso di caffè, condimenti, spezie, fragole o altri alimenti allergizzanti, medicinali non tollerati, etc.), ad autointossicazioni, diabete, nefriti, malattie epatiche, uricemie, disfunzioni endocrine, etc. Se la causa è banale, regredirà rapidamente a seguito di trattamenti con farmaci di automedicazione (Eurax, Fargan, Fengel, Fenistil, Foille Insetti, Polaramin, etc). In caso di persistenza del disturbo, una visita medica sarà di rigore per stabilire l'origine del prurito e l'adozione di un trattamento generale o causale.
PRURITO ANALE
E' un disturbo imbarazzante e fastidioso dovuto a cause diverse: vermi intestinali, infezioni vaginali, dermatiti, emorroidi, ragadi anali, intolleranze alimentari, irritazioni da detergenti o da trattamenti deodoranti o disinfettanti, infezioni fungine specialmente nei diabetici e in coloro che hanno fatto uso protratto di cortisonici e antibiotici. Altre cause possono essere di natura psicologica o riferibili a malattie anche gravi. Si suggerisce di effettuare abitualmente l'igiene intima con sola acqua, eliminando totalmente detergenti di qualsiasi tipo, salviettine profumate, deodoranti. Evitare il contatto con tessuti di fibre sintetiche, utilizzando biancheria intima a fibre naturali. Seguire un'alimentazione priva di spezie, cioccolato, frutta secca, insaccati. L'uso locale di farmaci di automedicazione può essere tentato (Anusol, Proctolyn, Ruscoroid, Ultraproct, etc.). Se dopo qualche giorno il disturbo persisterà, sarà indispensabile un'accurata visita medica supportata, se necessario, da indagini di laboratorio (coprocoltura, esame microscopico delle feci, etc.) e da eventuali esami radiologici ed endoscopia.
PRURITO VULVARE
Molte possono essere le cause di questo disturbo (vaginiti di natura diversa, cistiti, diabete, presenza di microrganismi quali gonococchi, monilia, trichomonas etc). Una visita e un'accurata indagine da parte dello specialista deve essere presa in considerazione quando trattamenti locali, con lavande di automedicazione come Afloben, Flori-gien, Ginesal, Negatol, Pergi-nol, Soluzione borica 3%, Tantum Rosa, Verax Intimo, etc, non avessero dato risultati soddisfacenti.
RAFFREDDORE
E' un'infiammazione delle prime vie aeree - soprattutto del naso - acuta e catarrale, dovuta a virus, che si contrae con grande facilità e per contagio diretto, specialmente se defedati, stanchi, stressati o se sottoposti a sbalzi termici. Si manifesta con starnuti frequenti e scolo nasale che si accompagnano, a volte, a mal di testa, dolori articolari, febbre. La durata è sempre di alcuni giorni e la risoluzione è spontanea. Essendo di origine virale, a tutt'oggi è possibile solamente una terapia sintomatica tesa ad alleggerire i disturbi. Utili il riposo in ambiente a temperatura costante e non eccessiva, un'alimentazione equilibrata, ma con abbondante apporto di spremute di frutta ricca di vitamina C (arance, pompelmi, kiwi, etc). La vitamina C in compresse o granulati, di cui esistono diverse marche acquistabili in farmacia (Cebion, C-Tard, Redoxon, etc.), permette un adeguato e costante dosaggio che dà sicurezza terapeutica, determinando un aumento delle difese organiche. Importanti gli antifebbrili - antidolorifici se la temperatura corporea dovesse elevarsi troppo (oltre i 38°) e contro gli eventuali dolori di testa e/o articolari (Actigrip, Antiflu, Aspegic, Aspirina, lodosan Raffreddore, Moment, Neo Uniplus, Tachipirina, Vivin C, Zerinol,etc). I decongestionanti nasalio (Neo Rinoleina gel o spra Rinogutt, etc) se impiegati per pochi giorni - un uso protratto può determinare assuefazione - potranno contribuire a tenere sotto control l'eccessiva e fastidiosa secrezione nasale. Utili anche i balsamici ad azione locale- nasale (Olio gomenolato, Rinosl etc) e i prodotti balsami associati a vasocostrittori (Neo Rinoleina gel o spra Rinogutt Eucaliptolo, etc).
RILEVAZIONE DEL POLSO
Il polso viene normalmen rilevato sull'arteria radia subito sotto la base del poi ce. Premendo leggermente l'arteria con due o tre dita (mai con il pollice), si può percepire il sollevamento brusco della sua parete, dovuta all'arrivo in periferia dell'onda di sangue generata dal cuore a seguito della contrazione cardiaca (sistole). La frequenza del polso varia, nel normalità, da 65 a 85 pulsazioni al minuto. Si dice che il polso è celere quando il sollevamento è brusco e intenso, è filiforme se è appena percettibile. Viene definito bradicardia se le pulsazioni sono inferiori alla norma. E' invece tachicardico se la frequenza è elevata. Il polso può essere anche rilevato su qualsiasi altra arteria che possa essere lievemente premuta su un piano osseo sottostante. Un punto in cui il battito può essere percepito con una certa facilità (dopo alcune prove effettuate anche su se stessi) è il collo. Questo è il cosidetto polso carotideo e lo si rileva appoggiando i polpastrelli di due dita al lato del collo, di fianco ed un po' dietro al pomo d'Adamo.
SINGHIOZZO
E' provocato dalla contrazione improvvisa e involontaria del diaframma, con conseguente immediata inspirazione e chiusura della glottide che produce il caratteristico rumore. Tale contrazione è da attribuire ad una stimolazione del nervo frenico, che innerva il diaframma, da parte di fattori irritativi, in genere di natura meccanica e di partenza addominale (aerofagia, gastriti croniche, esofagiti, ernie diaframmatiche, etc) Poiché il singhiozzo è inibito da alte concentrazioni di anidride carbonica nel sangue, le manovre di contrasto, spesso molto efficaci, sono il trattenere a lungo il respiro o respirare in un sacchetto di plastica. Altri tentativi possono essere effettuati con la stimolazione vagale: bere rapidamente un mezzo bicchiere d'acqua a piccoli sorsi senza respirare; comprimere con una certa forza i globi oculari. Utile la somministrazione di antispastici di automedicazione (Antispasmina, Buscopan, etc). Il medico prescriverà medicinali a base di cloproma-zina, metoclopramide, barbiturici.
STITICHEZZA O STIPSI
E' una condizione, al limite della patologia, caratterizzata da evacuazioni fecali scarse, infrequenti (meno di tre volte alla settimana) e difficili. Pur non essendo generalmente correlata a gravi e impegnative forme patologiche, può essere tuttavia il sintomo di una malattia organica e pertanto è sempre bene segnalarne l'esistenza al proprio medico curante. La terapia si basa innanzitutto sull'igiene di vita: fare molto movimento, non reprimere lo stimolo defecato-rio, abituarsi a evacuare in ore fisse, dieta ricca di scorie (frutta, verdura, crusca), bere molta acqua (almeno 2 litri al giorno), non abusare di lassativi. Può essere utile un bicchiere d'acqua calda a digiuno o mezz'ora prima dei pasti. Molti sono i medicinali di automedicazione utili per risolvere le tante forme di stipsi come Alaxa, Bilagar,Confetti Giuliani, Con Falqui CM, Discinil Com Dulcolax, Euches- sina, Fa Fuca, Guttalax, M Pursennid, Tamarine, Vere coiene, Citrato San Pellegrino Duphalac, Laevolac, Magnesia San Pellegrino, Clisma Fleet, Clisma Lax, Glicerolax,supposte di glicerina, Rivolgersi al medico se la stitichezza compare all'improvviso, se si associa a dimagrimento, se si hanno dolori addominali, nausea, febbre e accompagnata da perdita appetito.
STRAPPI E STIRAMENT MUSCOLARI
Sono lesioni traumatiche, spesso molto dolorose, solitamente dovute a movimenti bruschi o eccessivi che intessano prevalentemente muscoli delle gambe e della schiena. Il vero strappo,con lacerazione di molte fibre muscolari, è infrequente. Quasi sempre quello che viene comunemente definito "strappo", è solo uno stiramento del muscolo. Applicare ghiaccio sulla parte dolorante (borsa del ghiaccio, buste per ghiaccio istantaneo o ghiaccio spray) come si vede fare negli stadi agli atleti infortunati. Se permane il dolore, è di rigore il riposo a letto evitando che il peso del corpo gravi sulla parte dolorante. Potranno anche essere somministrati medicinali di automedicazione ad azione antidolorifica e pomate o gel specifici come Algesal, Bayrogel, Balsamo Sifcamina, Brufen crema, Feldene, Flogobene, Laso-reuma, Mobilat, Mobilisin, Naprosyn, Remy Stick, Salon-pas, Vegetal-lumina, Viafen, Voltaren, etc. Eventuali farmaci antinfiammatori o terapie più importanti potranno essere prescritti dal medico.
TENDINITE
E' l'infiammazione, di origine prevalentemente traumatica, di un tendine o di una sua parte, che si riscontra frequentemente nelle pratiche sportive o in attività lavorative particolari. Classici esempi sono: il gomito del tennista,la tendinite delle dattilografe, quella degli operai che impugnano martelli pneumatici, etc. Le tendiniti sono caratterizzate da dolore e da incapacità funzionale, con arrossamento e gonfiore locale. Si consigliano riposo, applicazioni di ghiaccio e analgesici per via orale se non vi sono contemporanei problemi gastrici (Alka Seltzer, Aspegic, Aspirina, Aspro, Flectadol, Neo Cibalgina, Neo Nevral, Novapirina, Nurofen, Viamal, etc.). Anche leggeri massaggi con preparati di automedicazione ad uso esterno (Algolisina, Brufen, Flogogin, Sinartrol, etc) danno risultati apprezzabili essendo molto superficiali le strutture anatomiche interessate e quindi facilmente raggiungibili dai principi attivi.
TETANO
E' un'infezione provocata dal Clostridium tetani, un bacillo che genera spore molto resistenti nell'ambiente. Gli animali erbivori, in modo particolare i cavalli, sono le principali fonti d'infezione. Nell'intestino di questi animali, i clostridi del tetano sono ospiti abituali e le loro spore vengono eliminate con le feci che contaminano il terreno e tutto ciò che viene a contatto con esso. La puntura di una spina o di un chiodo, un taglio con un vetro o con l'orlo di un barattolo, un graffio di un animale o una banale escoriazione possono essere l'inizio di un'infezione tetanica. La malattia si manifesta con contrazione di tutti i muscoli, da quelli della mascella (il malato ha i denti serrati per la tensione dolorosa: trisma) a quelli respiratori. In quest'ultimo caso, segue spesso la morte. Il periodo d'incubazione è molto variabile: da poche ore a pochi giorni. Il primo accorgimento, per evitare la malattia, è quello di lavare sempre con molta cura e disinfettare le ferite, ma la miglior difesa antitetanica rimane la vaccinazione che deve essere richiamata ogni 5 anni. Una profilassi importante, in caso di mancata vaccinazione - che deve comunque essere prescritta dal medico - è l'iniezione di immunoglobuli-ne specifiche.
TORCICOLLO
Sindrome dolorosa e conseguente ad uno sforzo; un brusco movimento, avere dormito scorrettame ad un rapido raffreddamento di un muscolo del collo. Questo, di norma, non è arrossato nè caldo, ma solo molto dolente alla pressione e a ogni movimento. I farmaci antidolorifici di automedicazion uso esterno (Brufen, Feldene,Salonpas, Vegetallumina Voltaren, etc.) e per via orale (Aspegic, Doloflex, Moment, Neo Nevral, Neo Uniplus, Omnia-dol, Saridon, etc) risolvono il circolo vizioso "dolore-contrattura muscolare-dolore. I farmaci per uso esterno possono essere applicati con leggero massaggio (poi lavarsi attentamente le mani), quelli per via generale possono essere somministrati solo a pazienti senza alterazioni gastriche (ulcere, gastriti) e a stomaco pieno.
TOSSE
E' - quasi sempre - un meccanismo di difesa involontario con il quale l'apparato respiratorio tende a spingere violentemente verso l'esterno, con un'espirazione brusca e rumorosa - la tosse, appunto - le sostanze irritanti presenti nell'albero respiratorio o l'eccesso di secrezioni mucose dovute a stati infiammatori delle vie respiratorie stesse. Quindi, chi soffre di alterazioni anche lievi della laringe, faringe, bronchi e polmoni, va soggetto a questa manifestazione che si può presentare in forme diverse: quella "secca" o "stizzosa" che denuncia irritazione della trachea e dei bronchi. E' molto fastidiosa perché comporta ripetuti accessi. Richiede un trattamento a base di farmaci ad azione sedativa (Bronche-nolo, Ribex, Sinecod, Vicks Tosse, etc) o inalazioni balsamiche e antinfiammatorie (Calyptol Inalante, Fomentil, etc). Le dosi, alcune volte al giorno lontano dai pasti, possono essere ripetute se compaiono attacchi durante la notte. Altro tipo è la tosse "produttiva" o "catarrosa" o "grassa" che ubbidisce allo scopo di allontanare il muco (catarro) prodotto in eccesso dall'albero bronchiale. Questa forma va trattata con fluidificanti ed espettoranti somministrati tre/quattro volte al giorno, lontano dai pasti (Lisomucil Mucolitico, Mucosolvan, Sobrepin, Tauglicolo, etc.). Utili anche le inalazioni o gli aerosoli che potranno essere prescritti dal medico o suggeriti dal farmacista. Quando la tosse persiste, bisogna parlarne con il proprio medico che provvederà, con l'auscultazione e ricerche strumentali, a escludere eventuali e più gravi malattie latenti.
UBRIACHEZZA
Si manifesta con turbamenti psichici di tipo diverso. Alcuni soggetti sono eccitati ed euforici: ridono, cantano, parlano in continuazione. Altri diventano taciturni e malinconici. Si ha incoerenza del pensiero, disordine nei movimenti, alito dall'odore caratteristico. Lo stato di ebbrezza viene obiettivamente determinato con un apparecchio (alcoltest) che valuta il contenuto in alcool dell'aria espirata e il cui reattivo vira di colore per una lunghezza tanto maggiore quanto più forte è l'intossicazione etilica. Il risultato della determinazione assume rilevanza legale soprattutto per stabilire l'idoneità alla guida e la responsabilità in caso di incidente. Contro l'ubriachezza vale la stimolazione del vomito per affrettare l'eliminazione dell'alcool. Utile la somministrazione di caffè molto forte.
USTIONI (SCOTTATURE)
Sono lesioni provocate sia dal calore fisico (fiamme, metalli e liquidi bollenti) sia da sostanze chimiche (soda caustica, acido muriatico, etc). Nelle ustioni è caratteristica la lesione acuta della pelle, che può andare dal semplice arrossamento accompagnato da dolore locale (ustioni di primo grado) alla formazione di bolle o flittene ripiene di liquido sieroso e trasparente (ustioni di secondo grado). In quelle più gravi (ustioni di terzo grado) vi è addirittura perdita della vitalità dei tessuti (necrosi, cancrena). La prima cosa da fare, di fronte ad un ustionato, è quella di eliminare al più presto la causa spegnendo le fiamme sugli abiti con acqua o soffocandole con coperte, giacche, etc. Allontanare subito tutti gli oggetti metallici bollenti e gli abiti imbevuti di sostanze chimiche.
Ustioni minori e di modesta estensione.
1) Lavare l'ustione con abbondante acqua fredda o immergere la parte in una vaschetta con acqua e ghiaccio per diversi minuti.
2) Dopo avere lasciato asciugare all'aria, applicare pomate specifiche (Conne-tivina, Follie Scottature, etc) o garze medicate (Connetivina, Fitostimoline, etc)
Ustioni estese e gravi.
1) Lavare la parte ustionata con abbondante acqua fredda per ottenere una diminuzione del dolore e la detersione della zona ustionata.
2) Non tentare di togliere dalla pelle eventuali pezzi di indumenti che vi fossero rimasti attaccati.
3) Proteggere, dove possibile,con garze o teli sterili, le parti ustionate. Se necessario, avvolgere in un lenzuolo pulito l'intero corpo dell'ustionato. Se disponibile, utilizzare la coperta di pronto soccorso in plastica bilaminata reperibile nelle farmacie.
4) Un ustionato grave deve essere indirizzato, il più rapidamente possibile, ai centri specializzati (vedi pag. 9). Se il trasporto richiede più di trenta minuti, è possibile somministrargli, solo se cosciente, piccoli sorsi di una soluzione mineralizzante preparata aggiungendo ad un litro d'acqua un cucchiaio di sale da cucina, un cucchiaio di zucchero e mezzo cucchiaio di bicarbonato di sodio.
5) Non applicare mai olii, polveri, spray o pomate: nei Centri Antiustioni, i sanitari saranno costretti a rimuoverli con interventi molto dolorosi.
6) Non pungere le bolle che si sono formate: costituiscono una naturale protezione sterile da rispettare per il giusto tempo.
VAGINITE
Normalmente all'interno della vagina convivono, in equilibrio tra loro, diversi microrganismi che nel loro insieme costituiscono la flora vaginale. Fra questi il bacillo di Doederlein che è responsabile della produzione di acido lattico necessario a conferire all'ambiente vaginale il giusto grado di acidità. Quando questo delicato equilibrio viene compromesso da cause varie (eccessiva sudorazione, indumenti di fibre artificiali o troppo stretti, prolungato impiego di deodoranti o di saponi non rispettosi dell'ecosistema vaginale, eccessi sessuali, etc.) insorge la vaginite. Questa si manifesta in modi diversi: a volte con prurito, dolore, pesantezza locale, quasi sempre con evidenti perdite bianche di aspetto simile alla ricotta o giallo-verdastre maleodoranti o ancora di colore bianco-grigiastro con odore di pesce. Sempre presente l'arrossamento e il gonfiore delle pareti vaginali e la difficoltà o l'impossibilità di rapporti sessuali. Se esiste difficoltà o bruciore alla minzione, è verosimilmente presente una contemporanea irritazione dell'uretra che molto spesso accompagna la vaginite. Si raccomanda un'attenta igiene intima con acqua semplice o con detergenti specifici molto delicati, evitando l'impiego di indumenti stretti e a fibre artificiali. Evitare ogni genere di spray o liquidi deodoranti. Le lavande di automedicazione possono rivelarsi molto utili (Afloben, Florigien, Perginol Pronto, Sali di Salsomaggiore, Tantum Rosa P, etc). Persistendo lo stato infiammatorio, dopo pochi giorni, è consigliabile una visita ginecologica.
VENA VARICOSA
Può rompersi a causa di piccoli traumi e determinare un'importante emorragia. Sollevare l'arto interessato e comprimere il punto di san-guinamento con un tampone fatto con abbondante garza sterile o con un fazzoletto pulito, più volte ripiegato, per diversi minuti. Opportuna l'applicazione, a valle del punto di rottura, di una borsa del ghiaccio che determinerà, con il freddo, una vasocostrizione molto utile al controllo dell'emorragia.
VERTIGINI
Sensazioni di rotazione e di spostamento del corpo rispetto agli oggetti circostanti. Possono essere complicate da nausea, vomito, ronzii auricolari. Sono dovute a indigestione, irregolarità della pressione arteriosa, mal di moviminto (cinetosi), etc. La terapia è da riservare al medico che dovrà ricercare l'origine del disturbo. Se questo è riconducibile al mal di movimento, può tranquillamente ricorrere ai medicinali di automedicazione specifici (Lomar Motozina, Sedatol, Ticalrr Travelgum, Valerocalma Valontan, Xamamina, etc).
VOMITO
E' l'emissione brusca, attraverso la bocca, di quantità più o meno abbondanti del contenuto gastrico, di bile (vomito biliare), di sangue raccolto nello stomaco e proveniente da emorragia gastrica, farin-goesofagea, buccale o nasale (vomito ematico o emateme-si). Può essere dovuto a malattie febbrili, indigestione, gastrite, appendicite, colica epatica, occlusione intestinale, avvelenamenti. Mettere una bacinella reniforme o un catino sotto il mento del paziente tenendogli la testa girata su un lato per evitare che il materiale emesso possa finire nelle vie respiratorie. Riferire al medico il colore, l'odore e l'eventuale presenza di sangue vivo o di alimenti non digeriti. L'aspetto di "fondi di caffè" (sangue digerito) indica anch'esso la presenza di emorragia. E' comunque bene trattenere un campione delle sostanze emesse per poterle mostrare al medico. Riferire inoltre ogni presunta relazione fra alimentazione e vomito e se questo è accompagnato da diarrea. Si consiglia riposo a letto, bibite gassate fredde bevute a piccoli sorsi, pezzetti di ghiaccio in bocca, Alcalosio o Citro-sodina. Il medico, dopo avere accertato le cause, prescriverà farmaci specifici. Il vomito non va contrastato se causato da intossicazioni o da sovraccarico alimentare.
Home Page | Associazione | Uomo | Animali | Ambiente | Cinofilia | Servizi | Foto & Video | Comuni | Regione T. | Mappa generale del sito








